Resumen de salud respiratoria: La dieta y la nutrición pueden ser factores de riesgo modificables importantes para el desarrollo,
progresión y manejo de enfermedades pulmonares obstructivas como asma y crónico
enfermedad pulmonar obstructiva (EPOC). Esta revisión examina la relación entre
patrones dietéticos, ingesta de nutrientes y estado de peso en enfermedades pulmonares obstructivas, en diferentes
etapas de la vida, desde influencias en el útero hasta la edad adulta. In vitro y
los estudios en animales sugieren roles importantes para varios nutrientes, algunos de los cuales son respaldados por
estudios epidemiológicos. Sin embargo, pocos ensayos de intervención humana bien diseñados están disponibles
para evaluar definitivamente la eficacia de diferentes enfoques para el manejo nutricional de
enfermedades respiratorias. La evidencia del impacto de una mayor ingesta de frutas y verduras es
entre los más fuertes, otros nutrientes dietéticos y patrones dietéticos requieren evidencia de
estudios clínicos humanos antes de que se puedan sacar conclusiones sobre su efectividad.
Palabras clave: enfermedad respiratoria; asma; COPD; patrones dietéticos; antioxidantes; vitamina C;
vitamina E; flavonoides; vitamina D; obesidad; adipocinas; desnutrición
1. Introducción: Salud Respiratoria
Dieta y nutrición son cada vez más reconocidos como contribuyentes modificables al desarrollo y progresión de enfermedades crónicas. Ha surgido evidencia considerable que indica la importancia de la ingesta dietética en enfermedades pulmonares obstructivas como el asma y la enfermedad pulmonar obstructiva crónica (EPOC) tanto en la vida temprana como en el desarrollo de la enfermedad [1,2] y el manejo de la progresión de la enfermedad [3,4]. Estas enfermedades respiratorias se caracterizan por inflamación sistémica y de las vías respiratorias, obstrucción del flujo de aire, déficits en la función pulmonar y morbilidad y mortalidad significativas, además de ser costosas cargas económicas [5,6]. El manejo farmacológico sigue siendo el pilar del tratamiento de las enfermedades respiratorias y, si bien las opciones de tratamiento avanzan, la modificación de la ingesta dietética podría ser un adyuvante importante para el manejo de la enfermedad y una consideración importante para la prevención de la enfermedad. Los patrones dietéticos, así como la ingesta de nutrientes individuales, se han evaluado en estudios observacionales y experimentales a lo largo de las etapas de la vida y las etapas de la enfermedad para dilucidar su papel en las enfermedades respiratorias. Esta revisión se concentra en la evidencia sobre el papel de los patrones dietéticos, los nutrientes individuales, el estado del peso y las adipocinas en el asma y la EPOC.
2. Ingesta dietética y enfermedades respiratorias
2.1. Patrones Dietéticos: Salud Respiratoria
Varios patrones dietéticos se han relacionado con el riesgo de enfermedad respiratoria [7]. Se ha encontrado que la dieta mediterránea tiene efectos protectores para las enfermedades respiratorias alérgicas en estudios epidemiológicos [8]. Este patrón dietético consiste en una alta ingesta de alimentos vegetales mínimamente procesados, a saber; frutas, verduras, panes, cereales, frijoles, nueces y semillas, ingesta de baja a moderada de productos lácteos, pescado, aves y vino y baja ingesta de carne roja. Las altas ingestas de aceite de oliva dan como resultado una composición dietética baja en grasas saturadas, aunque moderada en grasas totales. En niños, varios estudios demostraron que la adherencia a la dieta mediterránea está inversamente asociada con la atopia y tiene un efecto protector sobre la atopia, las sibilancias y los síntomas del asma [9-11]. La dieta mediterránea también puede ser importante para la dieta materna, ya que un estudio en España encontró que una puntuación alta en la dieta mediterránea durante el embarazo era protectora para las sibilancias persistentes y las sibilancias atópicas en niños a los 6.5 años de edad [12]. Aunque un estudio transversal en Japón informó una fuerte asociación entre la adherencia a la dieta mediterránea y el control del asma [13], hay menos evidencia disponible para respaldar este patrón dietético en adultos. El patrón dietético "occidental", predominante en los países desarrollados, se caracteriza por un alto consumo de cereales refinados, embutidos y carnes rojas, postres y dulces, patatas fritas y productos lácteos ricos en grasas [2,14]. Este patrón de ingesta se ha asociado con un mayor riesgo de asma en los niños [15,16]. Además, en los niños, el aumento de la ingesta de comida rápida como las hamburguesas y los comportamientos alimentarios relacionados, por ejemplo, el consumo de bocadillos salados y el consumo frecuente de comida para llevar, se correlacionan con la presencia de asma, sibilancias e hiperreactividad de las vías respiratorias (AHR, por sus siglas en inglés) [17,18]. En adultos, se ha demostrado que una dieta occidental se asocia positivamente con una mayor frecuencia de exacerbaciones del asma [19], pero no con el riesgo de asma. Además, se ha demostrado que un desafío agudo con una comida rápida rica en grasas empeora la inflamación de las vías respiratorias [20]. Si bien este patrón dietético parece ser perjudicial en niños y adultos con asma, los estudios que examinan el efecto de este patrón dietético en las dietas maternas no han encontrado relación con el consumo de una dieta de estilo "occidental" en el embarazo y el riesgo de asma en la descendencia [ 21]. Los estudios transversales también han encontrado que la dieta "occidental" se asocia con un mayor riesgo de EPOC [2]. En resumen, la dieta mediterránea parece proteger a los niños, aunque hay menos evidencia de beneficios en la dieta materna y en adultos. Hay evidencia que sugiere que un patrón dietético de estilo "occidental" aumenta el riesgo de asma en los niños, tiene peores resultados para los adultos con asma y está relacionado con el riesgo de EPOC.
2.2. Frutas y Verduras: Salud Respiratoria
Se ha investigado el consumo de frutas y verduras por sus posibles beneficios en relación con las afecciones respiratorias debido a su perfil de nutrientes que consiste en antioxidantes, vitaminas, minerales, fibra y fitoquímicos. Los mecanismos por los cuales los nutrientes de las frutas y verduras ejercen efectos beneficiosos en las afecciones respiratorias se analizan en las secciones siguientes. Evidencia epidemiológica revisada por Saadeh et al. [7] mostró que la ingesta de frutas se asoció con una baja prevalencia de sibilancias y que la ingesta de vegetales verdes cocidos se asoció con una baja prevalencia de sibilancias y asma en escolares de 8 a 12 años. Además, la baja ingesta de vegetales en los niños se relacionó con el asma actual [7]. En adultos, Grieger et al. [22] discute la naturaleza heterogénea de los datos que describen la ingesta de frutas y verduras y la función pulmonar, con un estudio que no muestra ningún efecto sobre la función pulmonar de una mayor ingesta de frutas y verduras durante 10 años [23], sin embargo, en otro estudio, aumentó la ingesta de frutas durante 2 años se asoció con un aumento del FEV1 [23], mientras que otro estudio mostró que una gran disminución en la ingesta de frutas durante 7 años se asoció con una disminución del FEV1 [24]. Recientemente realizamos una intervención en adultos con asma y descubrimos que los sujetos que consumieron una dieta rica en frutas y verduras durante 3 meses tenían un menor riesgo de exacerbación del asma, en comparación con los sujetos que consumieron una dieta baja en frutas y verduras [25]. Un metanálisis reciente de adultos y niños, que analizó 12 cohortes, 4 estudios de casos y controles basados en la población y 26 estudios transversales proporciona nueva evidencia importante que muestra que una ingesta elevada de frutas y verduras reduce el riesgo de sibilancias infantiles. y que la ingesta de frutas y verduras se asocia negativamente con el riesgo de asma en adultos y niños [26]. Mientras que algunos estudios de la dieta materna no han encontrado relación con la ingesta de frutas y verduras y el asma en los niños [27], otros estudios han encontrado que una mayor ingesta de frutas y verduras se relacionó con una disminución del riesgo de asma en los niños [21,28]. El aumento de la ingesta de frutas y verduras puede proteger contra el desarrollo de la EPOC, y el consumo de una dieta "prudente" que incluya más frutas y verduras protege contra el deterioro de la función pulmonar [3]. Se han realizado dos ensayos controlados aleatorios (ECA) que manipulan la ingesta de frutas y verduras en la EPOC. Un estudio de 12 semanas no mostró ningún efecto de una ingesta elevada de frutas y verduras sobre el FEV1, la inflamación sistémica o el estrés oxidativo de las vías respiratorias [29]. Sin embargo, un estudio de 3 años en 120 pacientes con EPOC reveló una mejora en la función pulmonar en el grupo de frutas y verduras en comparación con el grupo de control [30], lo que sugiere que se necesita una intervención a más largo plazo para proporcionar un efecto terapéutico. Existe evidencia considerable que sugiere que un alto consumo de frutas y verduras es favorable para todas las etapas de la vida del asma y está surgiendo evidencia que sugiere lo mismo en la EPOC.
2.3. Ácidos Grasos Omega-3 Y Pescado: Salud Respiratoria
Se ha demostrado que los ácidos grasos poliinsaturados omega-3 (PUFA) de fuentes marinas y suplementos son antiinflamatorios a través de varios mecanismos celulares, incluida su incorporación a las membranas celulares y la síntesis alterada resultante de eicosanoides [31]. Los estudios experimentales han demostrado que los ácidos grasos poliinsaturados omega-3 de cadena larga disminuyen la producción de células inflamatorias de prostaglandina proinflamatoria (PG) E2, leucotrieno (LT) B4 [32] y la actividad del factor nuclear kappaB (NF-κB), un potente factor de transcripción inflamatorio [33]. Los AGPI omega-3 de cadena larga también regulan a la baja la producción de citocinas de células proinflamatorias (interleucina-1β (IL-1β), factor de necrosis tumoral-α (TNF-α)) por monocitos y macrófagos, disminuyen la expresión de células moléculas de adhesión en monocitos y células endoteliales y reducen la producción de ROS en neutrófilos [34]. Saddeh et al. [7] informaron que la evidencia que describe la relación entre el consumo de ácidos grasos poliinsaturados omega-3 o pescado y las afecciones respiratorias en la infancia es contradictoria. Algunos estudios observacionales muestran que la ingesta de pescado azul se asocia negativamente con AHR y asma [35,36]. Sin embargo, la evidencia de Japón sugiere que la frecuencia del consumo de pescado se relaciona positivamente con el riesgo de asma [37] y en Arabia Saudita el consumo de pescado no se relacionó en absoluto con la presencia de asma o sibilancias [18]. De manera similar, en adultos, los datos son heterogéneos; los PUFA omega-3 o el pescado se asocian con una mejor función pulmonar [38] y un menor riesgo de asma [39], AHR [35] y sibilancias [36] en algunos, pero no en todos los estudios. [40]. Se encontró que la ingesta dietética materna de pescado azul protege contra el asma en niños de 5 años de edad si nacen de madres con asma [41] y una revisión sistemática reciente de estudios de suplementos de ácidos grasos omega-3 en mujeres durante el embarazo encontró que el riesgo de el desarrollo del asma en los niños se redujo [42]. Los datos que examinan los posibles beneficios de la suplementación con ácidos grasos omega-3 en la dieta para el asma son heterogéneos y, como se resume en una revisión Cochrane de 2002 [43], hasta la fecha no hay pruebas suficientes para recomendar la suplementación con AGPI omega-3 en el asma. Los ácidos grasos poliinsaturados omega-3 pueden tener efectos positivos en la EPOC, ya que se descubrió que niveles más altos de DHA en el suero reducen el riesgo de desarrollar EPOC [44]. Los estudios experimentales en humanos con EPOC, incluida la suplementación con omega-3, encontraron niveles más bajos de TNF-α [45] y mejores resultados de rehabilitación [46], aunque no se observaron mejoras en FEV1. Actualmente se están realizando varios estudios que utilizan suplementos de PUFA omega-3 en la EPOC y proporcionarán nueva información importante para informar al campo [47-49]. El consumo de pescado azul o la suplementación con ácidos grasos poliinsaturados omega-3 puede tener efectos positivos en el asma y la EPOC, aunque aún no se dispone de pruebas sólidas que respalden los datos experimentales y epidemiológicos.
3. Nutrientes y enfermedades respiratorias
3.1. Antioxidantes y estrés oxidativo
Los antioxidantes dietéticos son un factor dietético importante en la protección contra los efectos dañinos del estrés oxidativo en las vías respiratorias, una característica de las enfermedades respiratorias [50]. El estrés oxidativo causado por especies reactivas de oxígeno (ROS) se genera en los pulmones debido a diversas exposiciones, como la contaminación del aire, los irritantes en el aire y las respuestas típicas de las células inflamatorias de las vías respiratorias [51]. Además, los niveles elevados de ROS generan más inflamación en las vías respiratorias a través de la activación de NF-κB y la expresión génica de mediadores proinflamatorios [52]. Los antioxidantes, como la vitamina C, la vitamina E, los flavonoides y los carotenoides, están abundantemente presentes en las frutas y verduras, así como en las nueces, los aceites vegetales, el cacao, el vino tinto y el té verde. Los antioxidantes dietéticos pueden tener efectos beneficiosos sobre la salud respiratoria, desde las influencias de la dieta materna sobre el feto y la ingesta en niños hasta adultos y mujeres embarazadas con asma y adultos con EPOC. El α-tocoferol es una forma de vitamina E que ayuda a mantener la integridad de los ácidos grasos de la membrana al inhibir la peroxidación lipídica [22]. Los carotenoides son pigmentos vegetales e incluyen; α- y β-caroteno, licopeno, luteína y β-criptoxantina. Se ha demostrado que este grupo de antioxidantes solubles en grasa beneficia la salud respiratoria debido a su capacidad para eliminar las ERO y reducir el estrés oxidativo [22]. El antioxidante licopeno, presente predominantemente en los tomates, puede ser beneficioso en las afecciones respiratorias; de hecho, la ingesta de licopeno se ha correlacionado positivamente con el FEV1 tanto en el asma como en la EPOC [53] y un estudio de intervención en el asma mostró que la suplementación con licopeno podría suprimir la inflamación neutrofílica de las vías respiratorias [54]. ]. Los antioxidantes también pueden ser importantes en el asma durante el embarazo, ya que mientras que el estrés oxidativo suele aumentar durante los embarazos normales, en las mujeres con asma el estrés oxidativo aumenta [55]. Durante el embarazo hay un aumento compensatorio de los antioxidantes circulantes y placentarios en mujeres asmáticas frente a mujeres sin asma, para proteger al feto contra los efectos dañinos del estrés oxidativo [55,56]. Mejorar la ingesta de antioxidantes en mujeres embarazadas con asma puede ser beneficioso, ya que los malos resultados del crecimiento fetal se asocian con niveles bajos de antioxidantes circulantes y los antioxidantes de la dieta son el primer mecanismo de defensa contra las ROS [22]. La ingesta materna de vitamina E, vitamina D, leche, queso y calcio durante el embarazo se asocia negativamente, mientras que la vitamina C se asocia positivamente, con sibilancias en la primera infancia [57,58]. Los antioxidantes, incluido el licopeno, parecen tener influencias positivas en las afecciones respiratorias; a continuación se proporcionan más detalles sobre la evidencia de vitamina C, vitamina E y flavonoides y su papel en la dieta materna, dietas de niños y adultos con asma y adultos con EPOC.
3.2. Vitamina C: Salud Respiratoria
La vitamina C ha sido investigada con entusiasmo por sus beneficios en el asma y sus vínculos con la prevención del asma. Datos in vitro de líneas de células endoteliales mostraron que la vitamina C podría inhibir la activación de NF-κB por IL-1, TNF-α y bloquear la producción de IL-8 a través de mecanismos que no dependen de la actividad antioxidante de la vitamina C [59]. Los efectos antiinflamatorios y antiasmáticos de la suplementación con vitamina C in vivo se han demostrado a través de modelos de asma en ratones alérgicos. Jung et al. [60] informaron una disminución de la AHR a la metacolina y la infiltración de células inflamatorias de los espacios perivasculares y peribronquiolares cuando se suplementó con vitamina C durante la provocación con alérgenos. Mientras que Chang et al. [61] encontraron que la suplementación con altas dosis de vitamina C en ratones expuestos a alérgenos disminuyó los eosinófilos en BALF y aumentó la proporción de producción de citoquinas Th1/Th2, cambiando el patrón inflamatorio a Th1 dominante. Los estudios de observación en niños mostraron que el consumo de fruta, una fuente rica en vitamina C, se relacionó con una reducción de las sibilancias [62] y la ingesta de vitamina C se asoció negativamente con las sibilancias [63], mientras que otro estudio no informó ninguna relación entre la ingesta de vitamina C y la función pulmonar [64]. Grieger et al. [22] también informaron evidencia contradictoria sobre los efectos de la ingesta de vitamina C en adultos, con estudios epidemiológicos que muestran una asociación positiva entre la ingesta de vitamina C y la función pulmonar en algunos [65], pero no en todos los estudios [23,66]. A pesar de los datos de observación que relacionan la vitamina C con la salud pulmonar, no se ha demostrado que la suplementación con vitamina C reduzca el riesgo de asma [66], lo que puede estar relacionado con la interdependencia de los nutrientes que se encuentran en los alimentos, lo que resulta en una falta de eficacia cuando se complementa con vitamina C aislada. nutrientes La evidencia de estudios experimentales y observacionales sugiere que la vitamina C podría ser importante en la patogénesis y el tratamiento de la EPOC. Koike et al. [67] informaron que en ratones knock-out incapaces de sintetizar vitamina C, la suplementación con vitamina C pudo prevenir el enfisema inducido por el humo y también restaurar el tejido pulmonar dañado y disminuir el estrés oxidativo causado por el enfisema inducido por el humo. Un estudio de casos y controles en Taiwán informó que los sujetos con EPOC tenían una ingesta dietética más baja y niveles séricos más bajos de vitamina C que los controles sanos [68]. De hecho, un estudio epidemiológico en el Reino Unido de más de 7000 adultos de 45 a 74 años encontró que una mayor concentración de vitamina C en plasma se asoció con un menor riesgo de enfermedad obstructiva de las vías respiratorias, lo que sugiere un efecto protector [69]. Por lo tanto, en resumen, si bien los datos de observación han sugerido que la vitamina C es importante para la salud pulmonar, faltan ensayos de intervención que demuestren eficacia y parece que la suplementación con alimentos integrales ricos en vitamina C, como
ya que las frutas y verduras pueden ser más efectivas.
3.3. Vitamina E: Salud Respiratoria
La familia de la vitamina E se compone de 4 tocoferoles y 4 tocotrienoles, siendo los más abundantes en la dieta o en los tejidos el α-tocoferol y el γ-tocoferol [70]. La vitamina E funciona de forma sinérgica con la vitamina C, ya que después de la neutralización de ROS, las isoformas oxidadas de vitamina E pueden procesarse en su forma reducida mediante la vitamina C [71]. Abdala-Valencia et al. [72] analizan la evidencia de las funciones del α-tocoferol y el γ-tocoferol en la inflamación pulmonar alérgica en estudios mecanicistas en animales y ensayos clínicos. La suplementación de ratones con α-tocoferol redujo la inflamación alérgica de las vías respiratorias y la AHR [73], mientras que el γ-tocoferol fue proinflamatorio y aumentó la AHR, anulando los efectos positivos del α-tocoferol [74]. Otros estudios en animales informan que el γ-tocoferol puede ayudar a resolver la inflamación causada por la exposición al ozono y la inflamación neutrofílica de las vías respiratorias inducida por endotoxinas, debido a su capacidad para oxidar especies reactivas de nitrógeno [75,76]. Un estudio en humanos mostró que tanto el α como el γ-tocoferol pueden ser efectivos para disminuir la inflamación neutrofílica inducida por LPS [77]. Es probable que los resultados contradictorios de estos estudios de suplementación estén influenciados por los niveles basales de vitamina E en los tejidos [72], con la suplementación de α-tocoferol conduciendo a una mejor función pulmonar y sibilancias en Europa, donde los niveles de γ-tocoferol son bajos [78– 80], pero no en EE. UU., donde la ingesta de γ-tocoferol es alta debido al consumo de aceite de soja [81–83]. Como resultado, el metanálisis de los efectos de la vitamina E sobre los resultados del asma es equívoco; es probable que la suplementación con concentraciones fisiológicas de α-tocoferol en el contexto de una dieta básica baja en γ-tocoferol pueda ser más beneficiosa en el asma y se requiere más investigación para probar esta hipótesis. En la EPOC, se ha demostrado que los niveles séricos de vitamina E disminuyen durante la exacerbación, lo que sugiere que una mayor ingesta puede ser útil para mejorar las concentraciones de vitamina E [84]. Se ha demostrado que la vitamina E reduce los biomarcadores del estrés oxidativo en adultos con EPOC en un ECA [85], pero no en otro [86]. En el Estudio de Salud de la Mujer (n = 38,597 10), el riesgo de desarrollar enfermedad pulmonar crónica durante un período de suplementación de 10 años se redujo en un 600 % en mujeres que usaban suplementos de vitamina E (87 UI en días alternos) [XNUMX]. Se ha informado una ingesta dietética de vitamina E inferior a la ingesta dietética recomendada en mujeres embarazadas con antecedentes familiares de enfermedades alérgicas [88] y trabajos recientes en modelos animales han resaltado que el α-tocoferol puede ser importante para las madres alérgicas durante el embarazo. A los ratones hembra alérgicos se les suministró α-tocoferol antes del apareamiento y, después del desafío con alérgenos, la descendencia mostró una respuesta reducida al desafío con alérgenos con una disminución de los eosinófilos en BALF [89]. La descendencia también mostró un desarrollo reducido de células dendríticas de pulmón, necesarias para producir respuestas alérgicas. La evidencia de estudios observacionales también sugiere que la ingesta dietética materna reducida de vitamina E está relacionada con un mayor riesgo de asma infantil y sibilancias [90–92] y un aumento de las respuestas proliferativas in vitro en las células mononucleares de la sangre del cordón umbilical (CBMC) [93]. Un estudio mecanicista de Wassall et al. [94] examinó el efecto del α-tocoferol y la vitamina C en CBMC y células mononucleares de sangre periférica materna (PBMC). El α-tocoferol fue principalmente antiinflamatorio, aunque se observó una mayor proliferación y un aumento de TGF-β con algunos alérgenos. Sin embargo, la adición de vitamina C al sistema tuvo acciones inflamatorias, con una mayor producción de citoquinas proinflamatorias, combinada con una producción reducida de IL-10 y TGF-β. Este estudio de Wassall et al. [94] demuestra que la suplementación con estos antioxidantes modula las respuestas inmunitarias durante el embarazo; sin embargo, varios de los resultados son inesperados y destacan la naturaleza compleja de las relaciones entre los nutrientes de la dieta y las enfermedades. En el asma, los datos experimentales para la vitamina E son convincentes, pero los beneficios de la suplementación no están bien descritos.
3.4. Flavonoides: Salud Respiratoria
Los flavonoides son potentes antioxidantes y tienen acciones antiinflamatorias y antialérgicas debido en parte a su capacidad para neutralizar las ROS [95]. Hay 6 clases de flavonoides que incluyen flavonas, flavonoles, flavanonas, isoflavonas y flavonoles [96], que se distribuyen ampliamente en la dieta y se encuentran en frutas, verduras, nueces, semillas, tallos, flores, raíces, corteza, chocolate amargo, té. , vino y café [96]. Tanaka et al. [95] presentan la evidencia de los beneficios de los flavonoides en la dieta en el desarrollo y progresión del asma. Además de reducir el estrés oxidativo, los experimentos in vitro han encontrado que muchos flavonoides individuales tienen efectos inhibitorios sobre las respuestas inmunitarias mediadas por IgE, como la secreción de histamina por parte de los mastocitos, el cambio en la producción de citocinas de Th-2 a Th-1 y la disminución de NF-κB. activación e inhibición de TNF-α [97–100]. Los estudios experimentales de flavonoides en modelos animales de asma alérgica han demostrado una reducción de la inflamación de las vías respiratorias y de la sangre periférica, una disminución de la broncoconstricción y AHR y una disminución de los eosinófilos en BALF, sangre y tejido pulmonar [101-104]. En humanos, la evidencia de un estudio de casos y controles en adultos mostró que el consumo de manzana y vino tinto, fuentes ricas en flavonoides, se asoció con una menor prevalencia y gravedad del asma [66]. Sin embargo, un estudio de seguimiento que investigó la ingesta de 3 subclases de flavonoides no encontró ninguna asociación con la prevalencia o la gravedad del asma [105]. Hay un número limitado de estudios experimentales que usan suplementos de flavonoides en humanos con asma. Tres ECA en adultos con asma que usaron un producto llamado pycnogenol, que contiene una mezcla de bioflavonoides, informaron beneficios que incluyen una mayor función pulmonar, disminución de los síntomas y reducción de la necesidad de inhaladores de rescate [106]. Hay escasez de evidencia sobre los efectos de los flavonoides en la dieta materna y los resultados respiratorios en los niños. Un estudio que encontró una asociación positiva entre la ingesta materna de manzanas y el asma en niños a los 5 años sugiere que el contenido de flavonoides de las manzanas puede ser responsable de la relación beneficiosa [107]. La evidencia de los efectos de los flavonoides en las afecciones respiratorias está surgiendo y es prometedora. Aunque al igual que la vitamina C, puede ser difícil separar los efectos de los flavonoides de otros nutrientes en los alimentos ricos en flavonoides. La suplementación de flavonoides individuales en estudios experimentales con animales ha proporcionado evidencia que sugiere que los ensayos de intervención en humanos pueden estar justificados.
3.5. Vitamina D: Salud Respiratoria
Los estudios epidemiológicos muestran asociaciones prometedoras entre la vitamina D y la salud pulmonar; sin embargo, los mecanismos responsables de estos efectos son poco conocidos. La vitamina D puede obtenerse de fuentes dietéticas o suplementos; sin embargo, la exposición al sol es el principal contribuyente a los niveles de vitamina D [108]. Mientras que la vitamina D tiene efectos beneficiosos independientes de la exposición a los rayos UV [109], puede ser difícil separar este posible factor de confusión de los efectos directos de la vitamina D en la salud pulmonar [110]. La revisión de Foong y Zosky [111] presenta la evidencia actual del papel de la deficiencia de vitamina D en el inicio, la progresión y la exacerbación de la enfermedad en las infecciones respiratorias, el asma y la EPOC. Las infecciones respiratorias contribuyen a la progresión de la enfermedad y a la exacerbación tanto de la EPOC como del asma. La vitamina D parece tener un papel protector contra la susceptibilidad y severidad de estas infecciones [111], ya que la vitamina D activa (1,25 (OH) 2D) modifica la producción de catelicidinas y defensinas antimicrobianas que matan las bacterias e inducen la reparación de heridas [112]. La vitamina D activada también disminuye la expresión de receptores de rinovirus en cultivos de células endoteliales y PBMC [113]. Los estudios in vitro también respaldan el vínculo entre la vitamina D y la remodelación de las vías respiratorias, ya que la vitamina D activa inhibe la proliferación celular del músculo liso (ASM) [114] y la deficiencia afecta el desarrollo pulmonar normal [115]. Además, los modelos animales sugieren que la vitamina D puede inhibir la producción de citocinas de células Th1 y Th2 [116]. La evidencia epidemiológica vincula bajos niveles de vitamina D con sibilancias e infecciones respiratorias, aunque la evidencia del vínculo con el inicio del asma es débil e inconsistente [111]. En los niños, la baja cantidad de vitamina D circulante se relacionó con una función pulmonar más baja, un aumento en el uso de corticosteroides y una frecuencia de exacerbación [117]. También en niños con asma resistente a esteroides, la baja cantidad de vitamina D se relacionó con el aumento del grosor de ASM [117]. Otros estudios observacionales informan que en los niños, los niveles bajos de vitamina D están asociados con la exacerbación del asma [118]. Varios estudios observacionales respaldan el papel de la vitamina D para la protección contra las afecciones respiratorias en los niños. Zosky et al. [119] encontró que la deficiencia de vitamina D en la semana de gestación 18 se asoció con una función pulmonar más baja y sibilancias en niños 6 de años y un mayor riesgo de asma en los niños. El papel de la vitamina D en la mejora de la respuesta esteroidea sugerida por estudios observacionales [120] está respaldado por estudios mecanicistas [121] y, junto con las acciones de la vitamina D en la infección, puede explicar el efecto de la vitamina D en la reducción de las exacerbaciones del asma [111 ] Solo se ha realizado un ensayo de intervención con vitamina D en adultos con asma, que encontró que la tasa de primera exacerbación se redujo en sujetos que demostraron un aumento en la vitamina D3 circulante después de la administración de suplementos [122]. Los datos sobre el papel de la vitamina D en el inicio de la EPOC son limitados, aunque varios estudios transversales han informado una asociación entre niveles bajos de vitamina D, o deficiencia, con incidencia de EPOC [123]. Los niveles de vitamina D en sangre también se han correlacionado con la función pulmonar en pacientes con EPOC [124,125]. Los datos experimentales sugieren que la vitamina D puede ser importante en la EPOC por su efecto sobre el crecimiento y el desarrollo pulmonar normal, aunque no hay datos disponibles en humanos que respalden esto. Es posible que el inicio de la EPOC también se vea afectado por las respuestas celulares a la exposición al humo del cigarrillo, que inhibe los efectos protectores inmunomoduladores de la vitamina D [126]. Hay investigaciones que sugieren un vínculo genético entre la patogénesis de la vitamina D y la EPOC. En un estudio observacional, los polimorfismos de un solo nucleótido en la proteína de unión a la vitamina D (VDBP) predijeron los niveles de vitamina D en pacientes con EPOC y se descubrió que eran un factor de riesgo para la EPOC [123]. El VDBP también está involucrado en la activación de macrófagos, ya que los niveles elevados de VDBP en las vías respiratorias están relacionados con una mayor activación de macrófagos, y también se encontraron niveles elevados de VDBP en suero relacionados con la función pulmonar inferior [127]. La progresión de la EPOC también puede verse afectada por el estado de vitamina D a través de la ausencia del receptor de vitamina D y la degradación del parénquima [128]. Las exacerbaciones de la EPOC generalmente son causadas por infecciones pulmonares virales o bacterianas, y aunque la vitamina D tiene un papel positivo en la reducción de la infección, no hay evidencia que respalde que la vitamina D esté asociada con la mejora de las exacerbaciones en pacientes con EPOC [129]. Los efectos extra-esqueléticos de la vitamina D están bien documentados tanto en el asma como en la EPOC, y la deficiencia se asocia con resultados respiratorios e inmunitarios negativos.
3.6. Minerales: Salud Respiratoria
También se ha encontrado que algunos minerales son protectores en condiciones respiratorias. En los niños, la mayor ingesta de magnesio, calcio y potasio está inversamente relacionada con la prevalencia del asma [7]. Si bien se han realizado varios ensayos observacionales y experimentales con resultados contradictorios [130], un ensayo controlado aleatorizado concluyó que una dieta baja en sodio no tenía ningún beneficio terapéutico para la reactividad bronquial en adultos con asma [131]. El magnesio en la dieta puede tener efectos broncodilatadores beneficiosos en el asma [132]. La baja ingesta de magnesio en la dieta se ha asociado con efectos negativos sobre el músculo liso bronquial en el asma grave [133] y con la función pulmonar inferior en niños [134]. Sin embargo, se requieren más pruebas de efectos terapéuticos positivos antes de poder determinar su importancia en el asma y las recomendaciones [135]. Se ha demostrado que la ingesta dietética de selenio es menor en los asmáticos en comparación con los no asmáticos [136] y los niveles de selenio en el plasma materno se relacionaron inversamente con el riesgo de asma en los niños [137]. Sin embargo, los estudios de control de casos en niños no han encontrado una relación con los niveles de selenio o el consumo con los resultados relacionados con el asma [18,138]. Además, los resultados de un gran ECA bien diseñado en adultos con asma no mostraron ningún beneficio positivo de los suplementos de selenio [139]. La investigación de minerales en la sangre del cordón umbilical implica la importancia de una ingesta adecuada durante el embarazo, ya que los niveles de selenio en sangre del cordón umbilical se asociaron negativamente con sibilancias persistentes y los niveles de hierro se asociaron negativamente con sibilancias de aparición tardía en niños [140]. Los estudios sobre la ingesta dietética de minerales y las asociaciones con la EPOC son escasos. Un pequeño estudio en Suecia encontró que en sujetos mayores con EPOC grave, la ingesta de ácido fólico y selenio era inferior a los niveles recomendados, y aunque la ingesta de calcio era adecuada, los niveles séricos de calcio eran bajos, probablemente relacionados con su estado de vitamina D. de lo recomendado [141]. El consumo de minerales puede ser importante en las enfermedades respiratorias, sin embargo, la evidencia de la suplementación es débil. Es probable que la ingesta adecuada de estos nutrientes en un enfoque de dieta completa sea suficiente.
4. Obesidad, adipocinas y enfermedad respiratoria
La sobrenutrición y la obesidad resultante están claramente vinculadas con el asma, aunque los mecanismos involucrados aún están bajo investigación. La revisión de Periyalil et al. [142] describe cómo los cambios inmunológicos derivados del tejido adiposo del inmunometabolismo que causan efectos metabólicos [143] contribuyen al vínculo entre el asma y la obesidad. En el estado obeso, la ingesta dietética de lípidos conduce a un aumento de los ácidos grasos libres circulantes [144], que activan las respuestas inmunitarias, como la activación de TLR4, lo que lleva a un aumento de la inflamación, tanto a nivel sistémico como en las vías respiratorias [20]. El tejido adiposo también secreta adipocinas y los sujetos asmáticos tienen concentraciones más altas de leptina circulante que los controles sanos [14], que aumentan aún más en las mujeres, aunque la leptina se asocia con el IMC tanto en hombres como en mujeres [145]. Los receptores de leptina están presentes en las células epiteliales bronquiales y alveolares y se ha demostrado que la leptina induce la activación de los macrófagos alveolares [146] y tiene efectos indirectos sobre los neutrófilos [147]. Además, la leptina promueve la proliferación de Th1, lo que induce una mayor activación de los neutrófilos por parte del TNF-α [148]. In vitro, la leptina también activa los macrófagos alveolares tomados de asmáticos obesos, lo que induce la inflamación de las vías respiratorias mediante la producción de citocinas proinflamatorias [149]. Sin embargo, aún no se ha establecido un papel causal de la leptina en la relación entre el asma y la obesidad. La adiponectina, una adipoquina antiinflamatoria, tiene efectos beneficiosos en modelos animales de asma [150]; sin embargo, las asociaciones positivas en estudios humanos solo se han observado en mujeres [151]. En la obesidad, la infiltración de macrófagos y mastocitos en el tejido adiposo aumenta [142]. Los neutrófilos también parecen dominar la inflamación de las vías respiratorias en el fenotipo de asma obeso [152], particularmente en mujeres [153], lo que puede explicar por qué los corticosteroides inhalados son menos efectivos para lograr el control del asma obeso [154]. Si bien aún no se conocen los mecanismos, una revisión reciente informa que la obesidad en el embarazo se asocia con mayores probabilidades de asma en los niños, con un mayor riesgo a medida que aumenta el IMC materno [155].
La EPOC se caracteriza no solo por déficit pulmonares sino también por inflamación sistémica crónica y comorbilidades que pueden desarrollarse en respuesta a la desregulación metabólica que ocurre con el exceso de tejido adiposo [156]. Un metanálisis reciente de los niveles de leptina en la EPOC informó una correlación con el índice de masa corporal (IMC) y el porcentaje de masa grasa en la EPOC estable, aunque los niveles absolutos no fueron diferentes a los de los controles sanos [157]. Durante la exacerbación, los niveles de leptina aumentaron y se asociaron positivamente con el TNF-α circulante [157]. Blanco et al. [158] describe el papel de la adiponectina y su efecto sobre la inflamación en la EPOC. La adiponectina tiene efectos antiinflamatorios y está presente en altas concentraciones en el suero de sujetos sanos [159]. La adiponectina existe en varias isoformas, que tienen efectos biológicos variados [160] e interactúan con dos receptores presentes en los pulmones (AdipoR1 y AdipoR2) que tienen efectos opuestos sobre la inflamación [161]. Los polimorfismos de un solo nucleótido en el gen que codifica la adiponectina están asociados con enfermedades cardiovasculares, obesidad y síndrome metabólico [162]. Sin embargo, el papel de la adiponectina en la EPOC no se comprende bien. En la EPOC, la adiponectina sérica aumenta y se relaciona directamente con la gravedad de la enfermedad y la disminución de la función pulmonar [163]. Hay una alteración en la oligomerización de la adiponectina en la EPOC, lo que resulta en un aumento de las concentraciones de la isoforma antiinflamatoria de mayor peso molecular [164], y la expresión de los receptores de adiponectina en el pulmón también está alterada en comparación con sujetos sanos [165]. Los modelos animales han mostrado efectos antiinflamatorios de la adiponectina en el pulmón a través del aumento de la expresión de TNF-α en macrófagos alveolares en ratones con deficiencia de adiponectina [166]. Otros estudios mecánicos también han demostrado el potencial antiinflamatorio de la adiponectina al reducir los efectos de TNF-α, IL-1β y NF-κB y aumentar la expresión de IL-10 a través de la interacción con AdipoR1 [161]. Sin embargo, bajo ciertas condiciones en líneas celulares y modelos animales, se ha demostrado que la adiponectina tiene efectos proinflamatorios [167,168]. Dado que se han observado efectos perjudiciales y protectores, la compleja modulación de las isoformas y los receptores de adiponectina en la EPOC requiere una mayor exploración. La obesidad, la inflamación sistémica resultante y las alteraciones en las adipoquinas tienen efectos negativos significativos tanto en el asma como en la EPOC. Si bien el trabajo que examina los mecanismos del efecto es extenso, la evidencia de las intervenciones para mejorar el curso de la enfermedad se limita a las intervenciones de pérdida de peso en el asma en esta etapa.
5. Desnutrición y enfermedad respiratoria
Aunque el bajo peso no se ha estudiado bien en el asma, un estudio observacional en Japón informó que los sujetos con asma que tenían bajo peso tenían un peor control del asma que sus homólogos de peso normal [169]. Si bien existe un reconocimiento generalizado de que la desnutrición en mujeres embarazadas tiene efectos adversos sobre el desarrollo pulmonar del feto [170], una revisión reciente informó que los descendientes de madres con bajo peso no tenían un mayor riesgo de asma. Entre las enfermedades pulmonares obstructivas, la desnutrición se reconoce con más frecuencia como una característica de la EPOC. Itoh et al. [171] presentan una revisión sobre la desnutrición en la EPOC y la evidencia de la terapia nutricional en el manejo de la enfermedad. La pérdida de peso, el bajo peso corporal y el desgaste muscular son comunes en pacientes con EPOC con enfermedad avanzada y se asocian con un tiempo de supervivencia reducido y un mayor riesgo de exacerbación [172]. Las causas de la desnutrición en la EPOC son multifactoriales e incluyen la ingesta de energía reducida debido a la disminución del apetito, la depresión, la menor actividad física y la disnea al comer [173]. Además, el gasto de energía en reposo aumenta en la EPOC, probablemente debido a las mayores demandas de energía derivadas del aumento del trabajo respiratorio [174]. Además, la inflamación sistémica, que es un sello distintivo de la EPOC, puede influir en la ingesta y el gasto de energía [175]. El humo del cigarrillo también puede tener efectos nocivos sobre la composición corporal además de los efectos sistémicos de la EPOC. Fumar causa atrofia de la fibra muscular y disminución de la capacidad oxidativa muscular que se muestra en cohortes de fumadores no EPOC [176,177] y en modelos animales de exposición crónica al humo [178,179]. Los mecanismos subyacentes al desgaste muscular en la EPOC son complejos y multifacéticos [180]. Se produce una mayor degradación de proteínas en todo el cuerpo, aunque se mejora en el diafragma [181]. Las vías de síntesis de proteínas están alteradas, de hecho, el factor de crecimiento insulínico 1 (IGF-1) que es esencial para la síntesis muscular disminuye en pacientes con EPOC cavernosa [182] y es más bajo en pacientes con EPOC durante la exacerbación aguda, en comparación con controles sanos [183] . El aumento del estrés oxidativo, debido al aumento de la producción de ROS mitocondrial, se produce sistémicamente y en el tejido muscular en pacientes con EPOC caquéctica y se asocia negativamente con la masa libre de grasa (FFM) y la fuerza muscular en pacientes con EPOC [184]. Además, la miostatina induce la atrofia muscular al inhibir la proliferación de mioblastos y la expresión del mRNA de miostain aumenta en pacientes con EPOC caquéctica y se relaciona con la masa muscular [185]. Los mediadores inflamatorios sistémicos como TNF-α y NF-κB también están implicados en la atrofia muscular de la EPOC [186,187]. Se ha demostrado que la terapia de suplementación nutricional en pacientes con EPOC desnutrida induce el aumento de peso, aumenta la masa libre de grasa, aumenta la fuerza de prensión y la tolerancia al ejercicio, así como también mejora la calidad de vida [188]. Otros estudios señalan la importancia no solo del alto contenido de energía, sino también de la composición de macronutrientes del suplemento nutricional y la inclusión del ejercicio de rehabilitación respiratoria de baja intensidad [189,190]. Se han investigado otros nutrientes de la dieta para los beneficios en la EPOC. La creatinina, que se encuentra en la carne y el pescado, no tuvo efectos aditivos para la rehabilitación, mientras que el sulforafano, que se encuentra en el brócoli y el wasabi, y la curcumina, el pigmento de la cúrcuma, pueden tener propiedades antioxidantes beneficiosas [191-193]. La administración de suplementos de aminoácidos de cadena ramificada en la EPOC se asocia con resultados positivos que incluyen aumentos en la síntesis de proteínas del cuerpo entero, peso corporal, masa libre de grasa y niveles de oxígeno en la sangre arterial [194,195]. La desnutrición no es un problema significativo en el asma, aunque es una importante característica debilitante de la EPOC.
6. Conclusiones: Salud Respiratoria
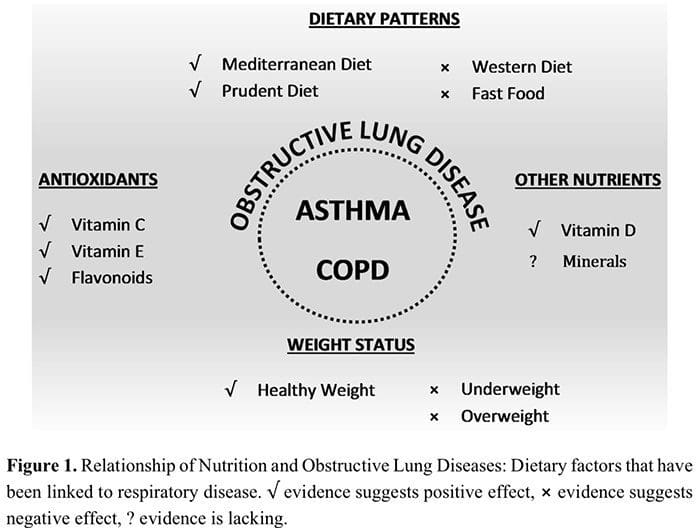
La ingesta dietética parece ser importante tanto en el desarrollo como en el tratamiento de las enfermedades respiratorias, según lo demuestran estudios epidemiológicos y transversales y están respaldados por estudios mecanicistas en modelos animales. Aunque se necesita más evidencia de estudios de intervención en humanos, existe un vínculo claro para algunos nutrientes y patrones dietéticos. Los patrones dietéticos asociados con los beneficios en las enfermedades respiratorias incluyen un alto consumo de frutas y verduras, dieta de estilo mediterráneo, consumo de pescado y omega-3, mientras que el consumo de comida rápida y los patrones dietéticos occidentalizados tienen asociaciones adversas. La Figura 1 muestra una representación esquemática de las relaciones de la nutrición y las enfermedades pulmonares obstructivas.
Aunque los antioxidantes están asociados con efectos positivos sobre la inflamación, los resultados clínicos y la prevención de enfermedades respiratorias, los estudios de intervención de antioxidantes individuales no indican una adopción generalizada de la suplementación [196]. Las diferencias en los resultados de los estudios individuales que incluyen alimentos integrales como frutas, verduras y pescado podrían estar influenciadas por el perfil nutricional debido a la región en la que se cultivó o produjo. Al considerar estudios que utilizan nutrientes individuales, también es importante reconocer que los nutrientes en la dieta se consumen como alimentos integrales que contienen otros micronutrientes, fibra y compuestos con potencial antiinflamatorio y proinflamatorio conocido y desconocido. Además, las investigaciones de nutrientes individuales idealmente deberían controlar otros antioxidantes y fuentes dietéticas de nutrientes proinflamatorios. Si bien esta limitación es común, es un desafío importante controlar la ingesta dietética de otros nutrientes en los ensayos clínicos. Un enfoque de alimentos integrales para la suplementación de nutrientes, por ejemplo, aumentar la ingesta de frutas y verduras, tiene el beneficio de aumentar la ingesta de múltiples nutrientes, incluidas la vitamina C, la vitamina E, los carotenoides y los flavonoides, y se muestra más prometedor en enfermedades respiratorias en términos de reducción. riesgo de EPOC [3] e incidencia de exacerbaciones de asma [25].
La evidencia de los mecanismos de la vitamina D en el desarrollo del pulmón y inmune la función aún no se ha establecido por completo. Parece que la vitamina D es importante en las enfermedades respiratorias y las infecciones, sin embargo, el papel temporal de la deficiencia de vitamina D en el inicio de la enfermedad, la patogénesis y las exacerbaciones y si está indicada la administración de suplementos aún no se ha aclarado.
La desnutrición en la enfermedad respiratoria está claramente asociada con efectos adversos, resaltados por los efectos perjudiciales inducidos por el inmunometabolismo. Una mayor comprensión de la relación entre los mediadores del inmunometabolismo y las enfermedades respiratorias y sus mecanismos puede proporcionar opciones terapéuticas. La desnutrición todavía presenta riesgo en algunas afecciones respiratorias. La suplementación nutricional apropiada en la EPOC avanzada está indicada, y varios nutrientes parecen ser beneficiosos para el desarrollo y la exacerbación de la EPOC.
El campo de la nutrición y las enfermedades respiratorias continúa desarrollándose y expandiéndose, aunque se requiere más trabajo en forma de estudios de manipulación dietética controlados aleatorios que utilicen alimentos completos para permitir la provisión de recomendaciones basadas en la evidencia para el manejo de afecciones respiratorias.
Bronwyn S. Berthon y Lisa G. Wood *
Centro de Asma y Enfermedades Respiratorias, Nivel 2, Hunter Medical Research Institute,
Universidad de Newcastle, Lot 1 Kookaburra Circuit, New Lambton Heights, NSW 2305, Australia;
Correo Electrónico: bronwyn.berthon@newcastle.edu.au
- Autor a quien debe dirigirse la correspondencia; Correo electrónico: lisa.wood@newcastle.edu.au;
Tel.: +61-2-4042-0147; Fax: +61-2-4042-0046.
Contribuciones de autor
Bronwyn Berthon y Lisa Wood contribuyeron al concepto y diseño del estudio y participaron tanto en la preparación como en la finalización del manuscrito.
Conflictos de Interés
Los autores declaran no tener conflictos de intereses.
1. Nurmatov, U .; Devereux, G .; Sheikh, A. Nutrientes y alimentos para la prevención primaria del asma
y alergia: revisión sistemática y metaanálisis. J. Allergy Clin. Immunol. 2011, 127,
724-733.e30.
2. Varraso, R .; Fung, TT; Barr, RG; Hu, FB; Willett, W .; Camargo, CAJ Estudio prospectivo de
patrones dietéticos y enfermedad pulmonar obstructiva crónica entre las mujeres de EE. UU. A.m. J. Clin. Nutr.
2007, 86, 488–495.
3. Shaheen, SO; Jameson, KA; Syddall, HE; Aihie Sayer, A .; Dennison, EM; Cooper, C .;
Robinson, SM; Grupo de estudio de cohortes de Hertfordshire. La relación de los patrones dietéticos con adultos
función pulmonar y EPOC. EUR. Respirar J. 2010, 36, 277–284.
4. Scott, HA; Jensen, YO; Wood, LG Intervenciones dietéticas en el asma. Curr. Pharm. Des. 2014,
20, 1003–1010.
5. Iniciativa Global para el Asma (GINA). Estrategia global para el Manejo del Asma y la prevención
2012 (actualización). Disponible en linea: www.ginasthma.org (accedido en 30 July 2013).
6. Iniciativa global para la enfermedad pulmonar obstructiva crónica (GOLD). Estrategia global para el
Diagnóstico, manejo y prevención de la EPOC. Disponible en linea: www.goldcopd.org/
(se accede en 3 December 2014).
7. Saadeh, D .; Salameh, P .; Baldi, I .; Raherison, C. Dieta y enfermedades alérgicas entre la población de edad
0 a 18 años: ¿mito o realidad? Nutrients 2013, 5, 3399–3423.
8. Willett, WC; Sacks, F .; Trichopoulou, A .; Drescher, G .; Ferro-Luzzi, A .; Helsing, E .;
Trichopoulos, D. Pirámide de dieta mediterránea: un modelo cultural para una alimentación saludable. A.m. J. Clin.
Nutrición 1995, 61, 1402S-1406S.
9. Arvaniti, F .; Priftis, KN; Papadimitriou, A .; Papadopoulos, M .; Roma, E .; Kapsokefalou, M .;
Anthracopoulos, MB; Panagiotakos, DB La adherencia al tipo de dieta mediterránea está asociada
con menor prevalencia de síntomas de asma, entre niños de 10 a 12 años: La PANACEA
estudio. pediatra Inmunoalergia. 2011, 22, 283–289.
10. Chatzi, L .; Kogevinas, M. dieta mediterránea prenatal y la infancia y el desarrollo de
asma y alergias en niños. Salud Pública Nutr. 2009, 12, 1629-1634.
11. De Batlle, J.; García-Aymerich, J.; Barraza-Villarreal, A.; Antó, JM; Romieu, I. Mediterráneo
la dieta se asocia con una disminución del asma y la rinitis en los niños mexicanos. Allergy 2008, 63,
1310-1316.
12. Chatzi, L .; Torrent, M .; Romieu, yo. Garcia-Esteban, R .; Ferrer, C .; Vioque, J .; Kogevinas, M .;
Sunyer, J. La dieta mediterránea en el embarazo protege las sibilancias y la atopía en la infancia. Tórax
2008, 63, 507–513.
13. Barros, R .; Moreira, A .; Fonseca, J .; de Oliveira, JF; Delgado, L .; Castel-Branco, MG; Haahtela,
T .; Lopes, C .; Moreira, P. La adherencia a la dieta mediterránea y la ingesta de fruta fresca están asociadas
con un mejor control del asma. Alergia 2008, 63, 917-923.
14. Wood, LG; Gibson, PG Los factores dietéticos conducen a la activación inmune innata en el asma. Pharmacol.
El r. 2009, 123, 37–53.
15. Carey, OJ; Cookson, JB; Britton, J .; Tattersfield, AE El efecto del estilo de vida en sibilancias, atopia,
y hiperreactividad bronquial en niños asiáticos y blancos. A.m. J. Respir. Crit. Cuidado Med. 1996, 154,
537-540.
16. Huang, SL; Lin, KC; Pan, WH Factores dietéticos asociados con el asma diagnosticado por un médico y
rinitis alérgica en adolescentes: análisis de la primera Encuesta de nutrición y salud en Taiwán. Clin.
Exp. Allergy 2001, 31, 259–264.
17. Wickens, K.; Barry, D.; Frizema, A.; Rhodius, R.; Hueso, N.; Purdie, G.; Crane, J. Comidas rápidas—
¿Son un factor de riesgo para el asma? Alergia 2005, 60, 1537-1541.
18. Hijazi, N .; Abalkhail, B .; Seaton, A. La dieta y el asma infantil en una sociedad en transición: un estudio
en las zonas urbanas y rurales de Arabia Saudita. Thorax 2000, 55, 775-779.
19. Varraso, R .; Kauffmann, F .; Leynaert, B .; Le Moual, N .; Boutron-Ruault, MC; Clavel-Chapelon,
F.; Romieu, I. Patrones dietéticos y asma en el estudio E3N. EUR. Respirar J. 2009, 33, 33–41.
20. Wood, LG; Garg, ML; Gibson, PG Un desafío alto en grasa aumenta la inflamación de las vías respiratorias y
afecta la recuperación del broncodilatador en el asma. J. Allergy Clin. inmunol. 2011, 127, 1133–1140.
21. Netting, MJ; Middleton, PF; Makrides, M. ¿La dieta materna durante el embarazo y la lactancia?
afectar los resultados en la descendencia? Una revisión sistemática de los enfoques basados en los alimentos. Nutrición 2014, 30,
1225-1241.
22. Grieger, J .; Wood, L .; Clifton, V. Mejora del asma durante el embarazo con antioxidantes dietéticos:
La evidencia actual. Nutrients 2013, 5, 3212–3234.
23. Butland, BK; Fehily, AM; Elwood, PC Dieta, función pulmonar y disminución de la función pulmonar en
una cohorte de 2512 hombres de mediana edad. Thorax 2000, 55, 102–108.
24. Carey, IM; Strachan, DP; Cook, DG Efectos de los cambios en el consumo de fruta fresca en
función ventilatoria en adultos británicos sanos. Soy. J. Respir. crítico Cuidado Med. 1998, 158, 728-733.
25. Wood, LG; Garg, ML; Smart, JM; Scott, HA; Barker, D .; Gibson, PG Manipulando
ingesta de antioxidantes en el asma: un ensayo controlado aleatorio. Soy. J. Clin. Nutrición 2012, 96, 534–543.
26. Seyedrezazadeh, E .; Moghaddam, MP; Ansarin, K .; Vafa, MR; Sharma, S .; Kolahdooz, F. Fruit
y la ingesta de vegetales y el riesgo de sibilancias y asma: una revisión sistemática y metaanálisis. Nutr.
Rev. 2014, 72, 411–428.
27. Erkkola, M.; Nwaru, BI; Kaila, M.; Kronberg-Kippilä, C.; Ilonen, J.; Simell, O.; Veijola, R.;
Knip, M .; Virtanen, SM Riesgo de asma y resultados alérgicos en la descendencia en relación con
consumo de alimentos maternos durante el embarazo: un estudio finlandés de cohortes de nacimiento. Pediatr. Alergia
inmunol. 2012, 23, 186–194.
28. Fitzsimon, N.; Fallon, U.; O'Mahony, D.; Loftus, BG; enterrar, G.; Murphy, AW; Kelleher, CC;
Grupo Directivo del Estudio de Cohorte Intergeneracional de Lifeways. Los patrones dietéticos de la madre durante
embarazo y riesgo de síntomas de asma en niños a los 3 años. ir. Medicina. J. 2007, 100, 27–32.
29. Baldrick, FR; Elborn, JS; Woodside, JV; Treacy, K .; Bradley, JM; Patterson, CC;
Schock, BC; Ennis, M .; Young, IS; McKinley, MC Efecto de la ingesta de frutas y verduras en
estrés oxidativo e inflamación en la EPOC: un ensayo controlado aleatorizado. EUR. Respir. J. 2012, 39,
1377-1384.
30. Keranis, E .; Makris, D .; Rodopoulou, P .; Martinou, H .; Papamakarios, G .; Daniil, Z .; Zintzaras, E .;
Gourgoulianis, KI Impacto del cambio dietético a alimentos con mayor contenido de antioxidantes en la EPOC: un estudio aleatorizado
ensayo. EUR. Respirar J. 2010, 36, 774-780.
31. Thies, F .; Miles, EA; Nebe-von-Caron, G .; Powell, JR; Hurst, TL; Newsholme, EA;
Calder, PC Influencia de la suplementación dietética con ácidos grasos poliinsaturados n-3 o n-6 de cadena larga
ácidos en las poblaciones y funciones de células inflamatorias de la sangre y en la adhesión soluble en plasma
moléculas en adultos sanos. Lípidos 2001, 36, 1183–1193.
32. Kelley, DS; Taylor, PC; Nelson, GJ; Schmidt, PC; Ferretti, A .; Erickson, KL; Yu, R .;
Chandra, RK; Mackey, BE La ingestión de ácido docosahexaenoico inhibe la actividad de las células asesinas naturales
y producción de mediadores inflamatorios en hombres jóvenes sanos. Lipids 1999, 34, 317-324.
33. Lo, CJ; Chiu, KC; Fu, M .; Chu, A .; Helton, S. El aceite de pescado modula el macrófago P44 / P42 mitógeno activado
actividad de proteína quinasa inducida por lipopolisacárido. J. Parenter. Entrar. Nutr. 2000, 24,
159-163.
34. Calder, PC n-3 Ácidos grasos poliinsaturados, inflamación y enfermedades inflamatorias. A.m. J. Clin.
Nutrición 2006, 83, 1505S-1519S.
35. Peat, JK; Salome, CM; Woolcock, AJ Factores asociados con hiperreactividad bronquial
en adultos y niños australianos. EUR. Respirar J. 1992, 5, 921-929.
36. Tabak, C .; Wijga, AH; de Meer, G .; Janssen, NA; Brunekreef, B .; Smit, HA Dieta y asma
en escolares holandeses (ISAAC-2). Thorax 2006, 61, 1048-1053.
37. Takemura, Y .; Sakurai, Y .; Honjo, S .; Tokimatsu, A .; Tokimatsu, A .; Gibo, M .; Hara, T .; Kusakari,
UN.; Kugai, N. La relación entre el consumo de pescado y la prevalencia del asma: el Tokorozawa
Estudio de asma infantil y polinosis. Anterior Medicina. 2002, 34, 221-225.
38. De Luis, DA; Armentia, A .; Aller, R .; Asensio, A .; Sedano, E .; Izaola, O .; Cuellar, L. Dietético
ingesta en pacientes con asma: un estudio de casos y controles. Nutrition 2005, 21, 320–324.
39. Laerum, BN; Wentzel-Larsen, T .; Gulsvik, A .; Omenaas, E .; Gislason, T .; Janson, C .; Svanes, C.
Relación de la ingesta de pescado y aceite de bacalao con el asma en adultos. clin. Exp. Alergia 2007, 37, 1616-1623.
40. McKeever, TM; Lewis, SA; Cassano, PA; Ocke, M .; Burney, P .; Britton, J .; Smit, HA
La relación entre la ingesta dietética de ácidos grasos individuales, FEV1 y enfermedad respiratoria en holandés
adultos Tórax 2008, 63, 208–214.
41. Salam, MT; Li, YF; Langholz, B .; Gilliland, FD Consumo de pescado materno durante el embarazo
y el riesgo de asma en la primera infancia. J. Asthma 2005, 42, 513–518.
42. Klemens, CM; Berman, DR; Mozurkewich, EL El efecto del ácido graso omega-3 perinatal
suplementación en marcadores inflamatorios y enfermedades alérgicas: una revisión sistemática. BJOG 2011,
118, 916–925.
43. Thien, FCK; Woods, R .; De Luca, S .; Abramson, MJ Ácidos grasos marinos dietéticos (aceite de pescado) para
asma en adultos y niños (Revisión Cochrane). En la Biblioteca Cochrane; John Wiley e hijos,
Ltd .: Chichester, Reino Unido, 2002 (2010 actualizado).
44. Shahar, E .; Boland, LL; Folsom, AR; Tockman, MS; McGovern, PG; Eckfeldt, JH
Ácido docosahexaenoico y enfermedad pulmonar obstructiva crónica relacionada con el tabaquismo. A.m. J. Respir.
crítico Cuidado Med. 1999, 159, 1780-1785.
45. De Batlle, J.; Sauleda, J.; Balcells, E.; Gómez, FP; Méndez, M.; Rodríguez, E.; Barreiro, E.;
Ferrer, JJ; Romieu, I.; Gea, J.; et al. Asociación entre la ingesta de ácidos grasos Ω3 y Ω6 y el suero
marcadores inflamatorios en la EPOC. J. Nutr. Bioquímica 2012, 23, 817-821.
46. Broekhuizen, R .; Wouters, EF; Creutzberg, EC; Weling-Scheepers, CA; Schols, AM
Los ácidos grasos poliinsaturados mejoran la capacidad de ejercicio en la enfermedad pulmonar obstructiva crónica.
Thorax 2005, 60, 376–382.
47. Fulton, AS; Hill, AM; Williams, MT; Howe, PR; Frith, PA; Wood, LG; Garg, ML;
Coates, AM Factibilidad de los suplementos de ácidos grasos omega-3 como terapia adjunta para las personas
con enfermedad pulmonar obstructiva crónica: protocolo de estudio para un ensayo controlado aleatorizado.
Pruebas 2013, 14, 107.
48. Universidad de Texas A&M, Estados Unidos. Modulación de proteínas y ácido eicosapentaenoico para inducir el anabolismo
en Enfermedad Pulmonar Obstructiva Crónica (EPOC): Objetivo 2 NLM Identificador: NCT01624792.
Disponible en linea: Clinicaltrials.gov/ct2/show/NCT01624792 (accedido en 29 septiembre 2014).
49. Instituto Nacional de Ciencias de Salud Ambiental; Universidad de Columbia, EE. UU. La crónica
Ensayo piloto de aceite de pescado para la enfermedad pulmonar obstructiva (COD-Fish). Disponible en linea:
Clinicaltrials.gov/show/NCT00835289 (accedido en 29 septiembre 2014).
50. Wood, LG; Gibson, PG; Garg, ML Biomarcadores de la peroxidación lipídica, inflamación de las vías respiratorias y
asma. EUR. Respirar J. 2003, 21, 177-186.
51. Kelly, FJ Vitaminas y enfermedad respiratoria: micronutrientes antioxidantes en la salud pulmonar y
enfermedad. proc. Nutrición Soc. 2005, 64, 510-526.
52. Rahman, I. El estrés oxidativo, la remodelación de la cromatina y la transcripción de genes en la inflamación y
enfermedades pulmonares crónicas. J. Bioquímica. mol. Biol. 2003, 36, 95-109.
53. Ochs-Balcom, HM; Grant, BJ; Muti, P .; Sempos, CT; Freudenheim, JL; Browne, RW;
McCann, SE; Trevisan, M .; Cassano, PA; Iacoviello, L .; et al. Antioxidantes, estrés oxidativo
y función pulmonar en individuos diagnosticados con asma o EPOC. EUR. J. Clin. Nutr. 2006, 60,
991-999.
54. Wood, LG; Garg, ML; Powell, H .; Gibson, PG Los tratamientos ricos en licopeno modifican
Inflamación noosinofílica de las vías respiratorias en el asma: Prueba de concepto. Radic libre. Res. 2008, 42,
94-102.
55. Clifton, VL; Vanderlelie, J .; Perkins, AV Aumento de la actividad enzimática antioxidante y biológica
oxidación en placentas de embarazos complicados por asma materna. Placenta 2005, 26, 773-779.
56. McLernon, PC; Wood, LG; Murphy, VE; Hodyl, NA; Clifton, VL antioxidante circulante
perfil de la mujer embarazada con asma. clin. Nutrición 2012, 31, 99–107.
57. Miyake, Y .; Sasaki, S .; Tanaka, K .; Hirota, Y. Alimentos lácteos, ingesta de calcio y vitamina D en
embarazo, y sibilancias y eccema en lactantes. EUR. Respirar J. 2010, 35, 1228-1234.
58. Kumar, R. Factores prenatales y el desarrollo de asma. Curr. Opin. Pediatr. 2008, 20,
682-687.
59. Bowie, AG; O'Neill, LA La vitamina C inhibe la activación de NF-kappa B por TNF a través de la activación
de la proteína quinasa activada por mitógeno p38. J. Immunol. 2000, 165, 7180-7188.
60. Jeong, Y.-J .; Kim, J.-H .; Kang, JS; Lee, WJ; Hwang, Y. Mega dosis de pulmón atenuado de vitamina C.
inflamación en el modelo de asma en ratones. Anat. Biol celular. 2010, 43, 294-302.
61. Chang, H.-H .; Chen, C.-S .; Lin, J.-Y. La suplementación de vitamina C de dosis alta aumenta el
Relación de secreción de citoquinas Th1 / Th2, pero disminuye la infiltración eosinofílica en broncoalveolar
Fluido de Lavado de Ratones Sensibilizados y Desafiados con Ovalbúmina. J. Agric. Comida Chem. 2009, 57,
10471-10476.
62. Forasterie, F.; Pistelli, R.; Sestini, P.; Fortes, C.; Renzoni, E.; Rusconi, F.; Dell'Orco, V.; ciclón,
GRAMO.; Bisanti, L. The SIDRIA Collaborative Group, I. Consumo de fruta fresca rica en vitamina C
y síntomas de sibilancias en los niños. Thorax 2000, 55, 283–288.
63. Emmanouil, E .; Manios, Y .; Grammatikaki, E .; Kondaki, K .; Oikonomou, E .; Papadopoulos, N .;
Vassilopoulou, E. Asociación de ingesta de nutrientes y sibilancias o asma en un jardín de infantes griego
población. pediatra Inmunoalergia. 2010, 21, 90–95.
64. Cook, DG; Carey, IM; Whincup, PH; Papacosta, O .; Chirico, S .; Bruckdorfer, KR; Walker, M.
Efecto del consumo de fruta fresca en la función pulmonar y sibilancias en niños. Thorax 1997, 52,
628-633.
65. Schwartz, J .; Weiss, ST Relación entre la ingesta de vitamina C en la dieta y la función pulmonar
en la Primera Encuesta Nacional de Examen de Salud y Nutrición (NHANES I). A.m. J. Clin. Nutr.
1994, 59, 110–114.
66. Shaheen, SO; Sterne, JA; Thompson, RL; Songhurst, CE; Margetts, BM; Burney, PG
Antioxidantes dietéticos y asma en adultos: estudio de casos y controles basado en la población. A.m. J. Respir. Crit.
Cuidado Med. 2001, 164, 1823-1828.
67. Koike, K .; Ishigami, A .; Sato, Y .; Hirai, T .; Yuan, Y .; Kobayashi, E .; Tobino, K .; Sato, T .; Sekiya,
METRO.; Takahashi, K.; et al. La vitamina C previene el enfisema pulmonar inducido por el humo del cigarrillo en
Ratones y proporciona restauración pulmonar. Soy. J. Respir. Mol celular. Biol. 2013, 50, 347–357.
68. Lin, YC; Wu, TC; Chen, PY; Hsieh, LY; Yeh, SL Comparación de los niveles de plasma y de ingesta
de nutrientes antioxidantes en pacientes con enfermedad pulmonar obstructiva crónica y personas sanas
en Taiwán: un estudio de casos y controles. Asia Pac. J. Clin. Nutrición 2010, 19, 393–401.
69. Sargeant, LA; Jaeckel, A .; Wareham, NJ Interacción de la vitamina C con la relación entre
el tabaquismo y la enfermedad obstructiva de las vías respiratorias en EPIC Norfolk. Investigación prospectiva europea sobre
Cáncer y Nutrición. EUR. Respirar J. 2000, 16, 397-403.
70. Brigelius-Flohe, R .; Traber, MG Vitamina E: Función y metabolismo. FASEB J. 1999, 13,
1145-1155.
71. Huang, J.; May, JM El ácido ascórbico ahorra α-tocoferol y previene la peroxidación lipídica en cultivos
Células hepáticas H4IIE. mol. Celúla. Bioquímica 2003, 247, 171-176.
72. Abdala-Valencia, H .; Berdnikovs, S .; Cook-Mills, J. Vitamina E isoformas como moduladores de pulmón
inflamación. Nutrients 2013, 5, 4347–4363.
73. Mabalirajan, U .; Aich, J .; Leishangthem, GD; Sharma, SK; Dinda, AK; Ghosh, B. Efectos de
vitamina E en la disfunción mitocondrial y características del asma en un murino alérgico experimental
modelo. Aplicación J. Fisiol. 2009, 107, 1285–1292.
74. McCary, CA; Abdala-Valencia, H .; Berdnikovs, S .; Cook-Mills, JM Supplemental y altamente
Dosis elevadas de tocoferol regulan diferencialmente la inflamación alérgica: Reversibilidad del α-tocoferol
y los efectos del γ-tocoferol. J. Immunol. 2011, 186, 3674–3685.
75. Oye.; Franchi, L .; Núñez, G. La protein kinase PKR es crítica para la producción de iNOS inducida por LPS
pero prescindible para la activación del inflamasoma en los macrófagos. EUR. J. Immunol. 2013, 43, 1147-1152.
76. Fakhrzadeh, L.; Laskin, JD; Laskin, DL Producción de óxido nítrico y TNF-α inducida por ozono
y la lesión tisular depende de NF-kappaB p50. A.m. J. Physiol. Lung Cell. Mol. Physiol. 2004,
287, L279-L285.
77. Hernández, ML; Wagner, JG; Kala, A .; Mills, K .; Wells, HB; Alexis, NE; Lay, JC; Jiang, Q .;
Zhang, H.; Zhou, H.; et al. La vitamina E, γ-tocoferol, reduce el reclutamiento de neutrófilos en las vías respiratorias después
reto por endotoxina inhalada en ratas y en voluntarios sanos. Radic libre. Biol. Medicina. 2013, 60,
56-62.
78. Dow, L .; Tracey, M .; Villar, A .; Coggon, D .; Margetts, BM; Campbell, MJ; Holgate, ST Does
¿La ingesta dietética de vitaminas C y E influye en la función pulmonar en las personas mayores? A.m. J. Respir. Crit.
Cuidado Med. 1996, 154, 1401-1404.
79. Smit, HA; Grievink, L .; Tabak, C. Influencias de la dieta sobre la enfermedad pulmonar obstructiva crónica y
asma: Una revisión de la evidencia epidemiológica. proc. Nutrición Soc. 1999, 58, 309-319.
80. Tabak, C .; Smit, HA; Rasanen, L .; Fidanza, F .; Menotti, A .; Nissinen, A .; Feskens, EJ; Heederik,
RE.; Kromhout, D. Los factores dietéticos y la función pulmonar: un estudio transversal en la mediana edad
hombres de tres países europeos. Thorax 1999, 54, 1021-1026.
81. Weiss, ST La dieta como factor de riesgo para el asma. Ciba Encontrado. Síntoma 1997, 206, 244-257.
82. Troisi, RJ; Willett, WC; Weiss, ST; Trichopoulos, D .; Rosner, B .; Speizer, FE Un prospecto
estudio de la dieta y el asma del adulto. Soy. J. Respir. crítico Cuidado Med. 1995, 151, 1401-1408.
83. Devereux, G .; Seaton, A. La dieta como factor de riesgo para la atopia y el asma. J. Allergy Clin. Immonol.
2005, 115, 1109–1117.
84. Tug, T .; Karatas, F .; Terzi, SM Vitaminas antioxidantes (A, C y E) y niveles de malondialdehído en
exacerbación aguda y períodos estables de pacientes con enfermedad pulmonar obstructiva crónica. Clin.
investigando Medicina. 2004, 27, 123–128.
85. Daga, MK; Chhabra, R .; Sharma, B .; Mishra, TK Efectos de la suplementación con vitamina E exógena
en los niveles de oxidantes y antioxidantes en la enfermedad pulmonar obstructiva crónica. J. Biosci.
2003, 28, 7–11.
86. Wu, TC; Huang, YC; Hsu, SY; Wang, YC; Yeh, SL Complemento de vitamina E y vitamina C
en pacientes con enfermedad pulmonar obstructiva crónica. En t. J. Vitam. Nutr. Res. 2007, 77,
272-279.
87. Agler, AH; Kurth, T .; Gaziano, JM; Buring, JE; Cassano, PA vitamina E aleatorizada
suplementación y riesgo de enfermedad pulmonar crónica en el Estudio de Salud de la Mujer. Tórax 2011, 66,
320-325.
88. Oeste, CE; Dunstan, J.; McCarthy, S.; Metcalfe, J.; D'Vaz, N.; Meldrum, S.; Impar, WH;
Tulic, MK; Prescott, SL Asociaciones entre la ingesta de antioxidantes maternos en el embarazo y
resultados alérgicos infantiles. Nutrients 2012, 4, 1747-1758.
89. Abdala-Valencia, H.; Berdnikovs, S.; Soveg, FW; Cook-Mills, JM Suplementación con α-tocoferol
de ratones hembras alérgicas inhibe el desarrollo de CD11c + CD11b + células dendríticas en el útero y
Inflamación alérgica en neonatos. Soy. J. Physiol. Célula de pulmón. mol. Fisiol. 2014, 307, L482–L496.
90. Litonjua, AA; Rifas-Shiman, SL; Ly, NP; Tantisira, KG; Rich-Edwards, JW;
Camargo, CA, Jr .; Weiss, ST; Gillman, MW; Gold, DR Ingesta materna antioxidante en
Embarazo y sibilancias en niños de 2 años. Soy. J. Clin. Nutrición 2006, 84, 903-911.
91. Miyake, Y .; Sasaki, S .; Tanaka, K .; Hirota, Y. Consumo de vegetales, frutas y antioxidantes
durante el embarazo y sibilancias y eczema en los bebés. Alergia 2010, 65, 758-765.
92. Devereux, G .; Turner, SW; Craig, LC; McNeill, G .; Martindale, S .; Harbour, PJ; Helms, PJ;
Seaton, A. Bajo consumo materno de vitamina E durante el embarazo se asocia con asma en 5-años de edad
niños. Soy. J. Respir. crítico Cuidado Med. 2006, 174, 499–507.
93. Devereux, G .; Barker, RN; Seaton, A. determinantes prenatales de las respuestas inmunes neonatales a
Alérgenos. clin. Exp. Allergy 2002, 32, 43–50.
94. Wassall, H .; Devereux, G .; Seaton, A .; Barker, R. Efectos complejos de la vitamina E y la vitamina C
suplementación en respuestas de células mononucleares neonatales in vitro a alérgenos. Nutrientes 2013, 5,
3337-3351.
95. Tanaka, T.; Takahashi, R. Flavonoides y asma. Nutrients 2013, 5, 2128–2143.
96. Manach, C .; Scalbert, A .; Morand, C .; Remesy, C .; Jiménez, L. Polifenoles: fuentes de alimentos y
biodisponibilidad. Soy. J. Clin. Nutrición 2004, 79, 727-747.
97. Hirano, T .; Higa, S .; Arimitsu, J .; Naka, T .; Shima, Y .; Ohshima, S .; Fujimoto, M .; Yamadori, T .;
Kawase, I .; Tanaka, T. Los flavonoides como luteolina, fisetina y apigenina son inhibidores de
interleucina-4 y producción de interleucina-13 por basófilos humanos activados. En t. Arco. Alergia
inmunol. 2004, 134, 135–140.
98. Kawai, M .; Hirano, T .; Higa, S .; Arimitsu, J .; Maruta, M .; Kuwahara, Y .; Ohkawara, T .; Hagihara,
K .; Yamadori, T .; Shima, Y .; et al. Flavonoides y compuestos relacionados como sustancias antialérgicas.
alergol. En t. 2007, 56, 113-123.
99. Nair, MP; Mahajan, S .; Reynolds, JL; Aalinkeel, R .; Nair, H .; Schwartz, SA; Kandaswami, C.
La quercetina flavonoide inhibe el gen de la citocina proinflamatoria (factor de necrosis tumoral alfa)
expresión en células mononucleares de sangre periférica normales a través de la modulación de la NF-kappa beta
sistema. clin. Vacuna Immunol. 2006, 13, 319-328.
100. Nair, MPN; Kandaswami, C .; Mahajan, S .; Chadha, KC; Chawda, R .; Nair, H .; Kumar, N .;
Nair, RE; Schwartz, SA El flavonoide, quercetina, regula diferencialmente Th-1 (IFNγ) y Th-2
(IL4) expresión del gen de citocina por células mononucleares de sangre periférica normales. Biochim. Biophys.
Acta Mol. Resolución celular 2002, 1593, 29–36.
101. Leemans, J .; Cambier, C .; Chandler, T .; Billen, F .; Clercx, C .; Kirschvink, N .; Gustin, P.
Efectos profilácticos de los ácidos grasos poliinsaturados omega-3 y luteolina en las vías respiratorias
hiperreactividad e inflamación en gatos con asma inducida experimentalmente. Veterinario. J.
2010, 184, 111–114.
102. Li, RR; Pang, LL; Du, Q .; Shi, Y .; Dai, WJ; Yin, KS Apigenin inhibe inducida por alérgenos
inflamación de las vías respiratorias y cambia la respuesta inmune en un modelo murino de asma.
inmunofarmaco. inmunotoxicol. 2010, 32, 364-370.
103. Wu, MY; Hung, SK; Fu, SL Efectos inmunosupresores de la fisetina en la ovoalbúmina inducida
asma a través de la inhibición de la actividad de NF-kB. J. Agric. Química alimentaria 2011, 59, 10496–10504.
104. Rogerio, AP; Kanashiro, A .; Fontanari, C .; da Silva, EVG; Lucisano-Valim, YM; Soares, EG;
Faccioli, LH Actividad antiinflamatoria de quercetina e isoquercitrina en murina experimental
asma alérgica. inflamacion Res. 2007, 56, 402–408.
105. Garcia, V .; Arts, IC; Sterne, JA; Thompson, RL; Shaheen, SO Consumo dietético de flavonoides
y asma en adultos. EUR. Respirar J. 2005, 26, 449–452.
106. Belcaro, G .; Luzzi, R .; Cesinaro di Rocco, P .; Cesarone, MR; Dugall, M .; Feragalli, B .;
Errichi, BM; Ippolito, E .; Grossi, MG; Hosoi, M .; et al. Mejoras de Pycnogenol en el asma
administración. Panminerva Med. 2011, 53, 57–64.
107. Willers, SM; Devereux, G .; Craig, LCA; McNeill, G .; Wijga, AH; Abou El-Magd, W .; Tornero,
SO; Helms, PJ; Seaton, A. Consumo materno de alimentos durante el embarazo y el asma,
Síntomas respiratorios y atópicos en niños de 5 años. Thorax 2007, 62, 773-779.
108. Holick, MF Deficiencia de vitamina D. N. ingl. J.Med. 2007, 357, 266–281.
109. Hart, PH; Lucas, RM; Walsh, JP; Zosky, GR; Whitehouse, AJO; Zhu, K .; Allen, KL;
Kusel, MM; Anderson, D .; Mountain, JA Vitamina D en el desarrollo fetal: hallazgos de
un estudio de cohorte de nacimiento. Pediatría 2014, doi: 10.1542 / peds.2014-1860.
110. Hart, PH; Gorman, S .; Finlay-Jones, JJ Modulación del sistema inmune por radiación UV:
¿Algo más que los efectos de la vitamina D? Nat. Rev. Inmunol. 2011, 11, 584–596.
111. Foong, R .; Zosky, G. Deficiencia de vitamina D y el pulmón: iniciador de enfermedad o modificador de enfermedad?
Nutrients 2013, 5, 2880–2900.
112. Hiemstra, PS El papel de las β-defensinas y catelicidinas epiteliales en la defensa del huésped del pulmón. Exp.
Res. pulmonar 2007, 33, 537-542.
113. Martinesi, M .; Bruni, S .; Stio, M .; Treves, C. 1,25-Dihydroxyvitamin D3 inhibe la necrosis tumoral
Expresión de moléculas de adhesión inducida por factor α en células endoteliales. Biol celular. En t. 2006, 30,
365-375.
114. Song, Y .; Qi, H .; Wu, C. Efecto de 1,25- (OH) 2D3 (un análogo de vitamina D) en pasivamente sensibilizado
células musculares lisas de las vías respiratorias humanas. Respirology 2007, 12, 486–494.
115. Zosky, GR; Berry, LJ; Elliot, JG; James, AL; Gorman, S .; Hart, PH deficiencia de vitamina D
causa déficits en la función pulmonar y altera la estructura pulmonar. A.m. J. Respir. Crit. Cuidado Med. 2011, 183,
1336-1343.
116. Pichler, J.; Gerstmayr, M.; Szepfalusi, Z.; Urbanek, R.; Peterlik, M.; Willheim, M. 1α,25(OH)2D3
inhibe no solo Th1 sino también la diferenciación Th2 en células T de la sangre del cordón humano. Pediatr. Res. 2002,
52, 12–18.
117. Gupta, A .; Sjoukes, A .; Richards, D .; Banya, W .; Hawrylowicz, C .; Bush, A .; Saglani, S.
Relación entre la vitamina D en suero, la gravedad de la enfermedad y la remodelación de la vía aérea en niños con
asma. Soy. J. Respir. crítico Cuidado Med. 2011, 184, 1342–1349.
118. Brehm, JM; Schuemann, B .; Fuhlbrigge, AL; Hollis, BW; Strunk, RC; Zeiger, RS; Weiss,
S T; Litonjua, AA Niveles de vitamina D en suero y exacerbaciones severas de asma en la Infancia
Estudio del Programa de Manejo del Asma. J. Allergy Clin. Inmonol. 2010, 126, 52–58.
119. Zosky, GR; Hart, PH; Whitehouse, AJ; Kusel, MM; Ang, W .; Foong, RE; Chen, L .; Holt, PG;
Sly, PD; Hall, GL La deficiencia de vitamina D entre las 16 y las 20 semanas de gestación se asocia con deterioro
función pulmonar y asma a los 6 años de edad. Ana. Soy. toraco Soc. 2014, 11, 571–577.
120. Abrasador, DA; Zhang, Y .; Murphy, JR; Hauk, PJ; Goleva, E .; Leung, DY Disminución del suero
los niveles de vitamina D en niños con asma se asocian con un mayor uso de corticosteroides. J. Alergia
clin. Inmonol. 2010, 125, 995–1000.
121. Xystrakis, E .; Kusumakar, S .; Boswell, S .; Peek, E .; Urry, Z .; Richards, DF; Adikibi, T .;
Pridgeon, C .; Dallman, M .; Loke, TK; et al. Revertir la inducción defectuosa de IL-10 secretor
células T reguladoras en pacientes con asma resistente a glucocorticoides. J. Clin. Investig. 2006, 116,
146-155.
122. Castro, M .; King, TS; Kunselman, SJ; Cabana, MD; Denlinger, L .; Holguin, F .; Kazani, SD;
Moore, WC; Moy, J .; Sorkness, CA; et al. Efecto de la vitamina D3 en las fallas del tratamiento del asma en
adultos con asma sintomática y niveles más bajos de vitamina D: el ensayo clínico aleatorizado VIDA.
JAMA 2014, 311, 2083–2091.
123. Janssens, W .; Bouillon, R .; Claes, B .; Carremans, C .; Lehouck, A .; Buysschaert, I .; Coolen, J .;
Mathieu, C .; Decramer, M .; Lambrechts, D. La deficiencia de vitamina D es altamente prevalente en la EPOC
y se correlaciona con variantes en el gen de unión a la vitamina D. Tórax 2010, 65, 215–220.
124. Negro, PN; Scragg, R. Relación entre la 25-hidroxivitamina D en suero y la función pulmonar
encuesta. Chest 2005, 128, 3792–3798.
125. Persson, LJ; Aanerud, M .; Hiemstra, PS; Hardie, JA; Bakke, PS; Eagan, TM crónica
La enfermedad pulmonar obstructiva se asocia con bajos niveles de vitamina D. PLoS One 2012,
7, e38934.
126. Uh, ST; Koo, SM; Kim, YK; Kim, KU; Park, SW; Jang, AS; Kim, DJ; Kim, YH;
Park, CS Inhibición de la translocación del receptor de vitamina D por extractos de cigarrillos. Tuberc.
Respirar Dis. 2012, 73, 258–265.
127. Wood, AM; Bassford, C .; Webster, D .; Newby, P .; Rajesh, P .; Stockley, RA; Thickett, DR
La proteína que se une a la vitamina D contribuye a la EPOC mediante la activación de los macrófagos alveolares. Tórax
2011, 66, 205–210.
128. Sundar, IK; Hwang, JW; Wu, S .; Sun, J .; Rahman, I. La eliminación del receptor de vitamina D conduce a
enfisema prematuro / EPOC por el aumento de las metaloproteinasas de la matriz y los agregados linfoides
formación. Bioquímica Biografía. Res. común 2011, 406, 127–133.
129. Lehouck, A .; Mathieu, C .; Carremans, C .; Baeke, F .; Verhaegen, J .; Van Eldere, J .; Decallonne,
SEGUNDO.; Bouillon, R .; Decramer, M .; Janssens, W. Altas dosis de vitamina D para reducir las exacerbaciones en
enfermedad pulmonar obstructiva crónica: un ensayo aleatorizado. Ana. Interno. Medicina. 2012, 156, 105–114.
130. Panadero, JC; Ayres, JG Dieta y asma. Respirar Medicina. 2000, 94, 925-934.
131. Pogson, ZEK; Antoniak, MD; Pacey, SJ; Lewis, SA; Britton, JR; Fogarty, AW
¿Una dieta baja en sodio mejora el control del asma? Un ensayo controlado aleatorio. A.m. J. Respir.
crítico Cuidado Med. 2008, 178, 132-138.
132. Matthew, R .; Altura, B. El papel del magnesio en las enfermedades pulmonares: asma, alergia y enfermedades pulmonares
hipertensión. Magnes. Traza Elem. 1991, 10, 220-228.
133. Baker, J .; Tunnicliffe, W .; Duncanson, R .; Ayres, J. Antioxidantes dietéticos en el asma frágil tipo 1:
Un estudio de casos y controles. Thorax 1999, 54, 115-118.
134. Gilliand, F .; Berhane, K .; Li, Y .; Kim, D .; Margolis, H. Dieta de magnesio, potasio, sodio
y la función pulmonar de los niños. Soy. J. Epidemiol. 2002, 155, 125-131.
135. Kim, J.-H .; Ellwood, P .; Asher, MI Dieta y asma: mirando hacia atrás, avanzando. Respir. Res.
2009, 10, 49–55.
136. Kadrabova, J.; Mad'aric, A.; Kovacikova, Z.; Podivínsky, F.; Ginter, E.; GazdÃk, F. Selenium
el estado está disminuido en pacientes con asma intrínseca. Biol. Traza Elem. Res. 1996, 52, 241-248.
137. Devereux, G .; McNeill, G .; Newman, G .; Turner, S .; Craig, L .; Martindale, S .; Helms, P .; Seaton,
A. Síntomas de sibilancias en la primera infancia en relación con el selenio en plasma en madres embarazadas y
neonatos clin. Exp. Alergia 2007, 37, 1000–1008.
138. Burney, P .; Potts, J .; Makowska, J .; Kowalski, M .; Phillips, J .; Gnatiuc, L .; Shaheen, S .; Joos, G .;
Van Cauwenberge, P .; van Zele, T .; et al. Un estudio de control de casos de la relación entre plasma
selenio y asma en poblaciones europeas: un proyecto GAL2EN. Alergia 2008, 63, 865-871.
139. Shaheen, SO; Newson, RB; Rayman, MP; Wong, AP; Tumilty, MK; Phillips, JM;
Potts, JF; Kelly, FJ; Blanco, PT; Burney, PG Aleatorizado, doble ciego, controlado con placebo
ensayo de suplementos de selenio en adultos con asma. Thorax 2007, 62, 483–490.
140. Shaheen, SO; Newson, RB; Henderson, AJ; Emmett, PM; Sherriff, A .; Cooke, M .; Equipo, AS
Los oligoelementos del cordón umbilical y los minerales y el riesgo de sibilancias y eczemas en la primera infancia. EUR.
Respirar J. 2004, 24, 292–297.
141. Anderson, I.; Grönberg, A.; Slinde, F.; Boseo, I.; Larsson, S. Estado de vitaminas y minerales en
Pacientes de edad avanzada con enfermedad pulmonar obstructiva crónica. clin. Respirar J. 2007, 1, 23–29.
142. Periyalil, H .; Gibson, P .; Wood, L. Inmunometabolismo en asmáticos obesos: ¿Ya llegamos?
Nutrients 2013, 5, 3506–3530.
143. Mathis, D .; Shoelson, SE Inmunometabolismo: una frontera emergente. Nat. Rev. Immunol.
2011, 11, 81.
144. Medzhitov, R. Origen y funciones fisiológicas de la inflamación. Nature 2008, 454, 428–435.
145. Berthon, BS; Macdonald-Wicks, LK; Gibson, PG; Wood, LG Investigación de la asociación
entre la ingesta dietética, la gravedad de la enfermedad y la inflamación de las vías respiratorias en el asma. Respirology 2013, 18,
447-454.
146. Procaccini, C .; Jirillo, E .; Matarese, G. Leptina como inmunomodulador. Mol. Aspectos Med.
2012, 33, 35–45.
147. Caldefie-Chezet, F .; Poulin, A .; Vasson, MP Leptina regula las capacidades funcionales de
neutrófilos polimorfonucleares. Radico libre. Res. 2003, 37, 809-814.
148. Zarkesh-Esfahani, H .; Pockley, AG; Wu, Z .; Hellewell, PG; Weetman, AP; Ross, RJ
La leptina activa indirectamente neutrófilos humanos a través de la inducción de TNF-alfa. J. Immunol. 2004, 172,
1809-1814.
149. Lugogo, NL; Hollingsworth, JW; Howell, DL; Que, LG; Francisco, D .; Church, TD;
Potts-Kant, EN; Ingram, JL; Wang, Y .; Jung, SH; et al. Macrófagos alveolares de
los sujetos con sobrepeso u obesidad con asma demuestran un fenotipo proinflamatorio. A.m. J. Respir.
crítico Cuidado Med. 2012, 186, 404-411.
150. Shore, SA; Terry, RD; Flynt, L .; Xu, A .; Hug, C. La adiponectina atenúa los alérgenos inducidos
inflamación de las vías respiratorias e hiperreactividad en ratones. J. Allergy Clin. Immonol. 2006, 118,
389-395.
151. Wood, LG; Gibson, PG Adiponectin: ¿El vínculo entre la obesidad y el asma en las mujeres? A.m. J.
Respirar crítico Cuidado Med. 2012, 186, 1–2.
152. Wood, LG; Baines, KJ; Fu, J .; Scott, HA; Gibson, PG El neutrófilo inflamatorio
El fenotipo se asocia con la inflamación sistémica en el asma. Cofre 2012, 142, 86–93.
153. Scott, HA; Gibson, PG; Garg, ML; La inflamación de LG Airway en madera aumenta con la obesidad
y ácidos grasos en el asma. EUR. Respirar J. 2011, 38, 594-602.
154. Telenga, ED; Tideman, SW; Kerstjens, HA; Hacken, NH; Timens, W .; Postma, DS;
van den Berge, M. Obesidad en el asma: más inflamación neutrofílica como posible explicación
para una respuesta reducida al tratamiento. Alergia 2012, 67, 1060–1068.
155. Forno, E.; joven, OM; Kumar, R.; Simhan, H.; Celedón, JC Obesidad Materna en el Embarazo,
Aumento de peso gestacional y riesgo de asma infantil. Pediatrics 2014, 134, e535-e546.
156. Franssen, FM; O'Donnell, DE; Goossens, GH; Blaak, EE; Schols, AM La obesidad y el pulmón:
5. Obesidad y EPOC. Tórax 2008, 63, 1110-1117.
157. Zhou, L .; Yuan, C .; Zhang, J .; Yu, R .; Huang, M .; Adcock, IM; Yao, X. Leptin circulante
Concentraciones en pacientes con enfermedad pulmonar obstructiva crónica: una revisión sistemática
y Meta-Análisis. Respiración 2014, 86, 512–522.
158. Bianco, A .; Mazzarella, G .; Turchiarelli, V .; Nigro, E .; Corbi, G .; Scudiero, O .; Sofía, M .; Daniele,
A. Adiponectina: un marcador atractivo para los trastornos metabólicos en la enfermedad pulmonar obstructiva crónica
enfermedad (EPOC). Nutrients 2013, 5, 4115–4125.
159. Daniele, A .; de Rosa, A .; de Cristofaro, M .; Mónaco, ML; Masullo, M .; Porcile, C .; Capasso, M .;
Tedeschi, G .; Oriani, G .; di Costanzo, A. Disminución de la concentración de adiponectina junto con
una reducción selectiva de sus oligómeros de alto peso molecular está involucrada en complicaciones metabólicas
de distrofia miotónica tipo 1. Eur. J. Endocrinol. 2011, 165, 969–975.
160. Kadowaki, T .; Yamauchi, T. adiponectina y receptores de adiponectina. Endocr. Rev. 2005, 26,
439-451.
161. Nigro, E .; Scudiero, O .; Sarnataro, D .; Mazzarella, G .; Sofía, M .; Bianco, A .; Daniele, A.
La adiponectina afecta la viabilidad de las células A549 del epitelio pulmonar contrarrestando la toxicidad de TNFa e IL-1β
a través de AdipoR1. En t. J. Bioquímica. Biol celular. 2013, 45, 1145-1153.
162. Gable, DR; Matin, J .; Whittall, R .; Cakmak, H .; Li, KW; Cooper, J .; Miller, GJ; Humphries, SE;
Investigadores HIFMECH. Las variantes comunes del gen de adiponectina muestran diferentes efectos sobre el riesgo de
enfermedad cardiovascular y diabetes tipo 2 en sujetos europeos. Ana. Tararear. Gineta. 2007, 71,
453-466.
163. Yoon, HI; Li, Y .; Hombre, SF; Tashkin, D .; Sabio, RA; Connett, JE; Anthonisen, NA; Churg, A .;
Wright, JL; Sin, DD La compleja relación de la adiponectina sérica con la EPOC desencadena la EPOC
y adiponectina. Cofre 2012, 142, 893–899.
164. Daniele, A .; de Rosa, A .; Nigro, E .; Scudiero, O .; Capasso, M .; Masullo, M .; de Laurentiis, G .;
Oriani, G .; Sofía, M .; Bianco, A. Estado de oligomerización de adiponectina y receptores de adiponectina
expresión de la vía aérea en la enfermedad pulmonar obstructiva crónica. En t. J. Biochem. Cell Biol. 2012, 44,
563-569.
165. Petridou, ET; Mitsiades, N .; Gialamas, S .; Angelopoulos, M .; Skalkidou, A .; Dessypris, N .;
Hsi, A .; Lazaris, N .; Polyzos, A .; Syrigos, C .; et al. Niveles y expresión circulantes de adiponectina
de los receptores de adiponectina en relación con el cáncer de pulmón: dos estudios de casos y controles. Oncología 2007, 73,
261-269.
166. Ajuwon, KM; Spurlock, ME Adiponectin inhibe la activación de NF-kappaB inducida por LPS y
Producción de IL-6 y aumenta la expresión de PPARgamma2 en adipocitos. A.m. J. Physiol. Regul.
Integrar compensación Fisiol. 2005, 288, R1220-R1225.
167. Cheng, X .; Folco, EJ; Shimizu, K .; Libby, P. Adiponectin induce programas proinflamatorios en
macrófagos humanos y células T CD4+. J. Biol. química 2012, 287, 36896–36904.
168. Miller, M .; Pham, A .; Cho, JY; Rosenthal, P .; Los ratones deficientes en adiponectina de Broide, DH son
protegido contra la inflamación inducida por el tabaco y el aumento del enfisema. A.m. J. Physiol. Pulmón
Celúla. mol. Fisiol. 2010, 299, L834-L842.
169. Furukawa, T .; Hasegawa, T .; Suzuki, K .; Koya, T .; Sakagami, T .; Youkou, A .; Kagamu, H .;
Arakawa, M .; Gejyo, F .; Narita, yo. et al. Influencia del bajo peso en el control del asma. Allergol. En t.
2012, 61, 489–496.
170. Harding, R .; Maritz, G. Origen materno y fetal de la enfermedad pulmonar en la edad adulta. Semin. Fetal.
Medicina Neonatal 2012, 17, 67–72.
171. Itoh, M .; Tsuji, T .; Nemoto, K .; Nakamura, H .; Aoshiba, K. Desnutrición en pacientes con EPOC
y su tratamiento. Nutrients 2013, 5, 1316–1335.
172. Hallin, R .; Koivisto-Hursti, Reino Unido; Lindberg, E .; Janson, C. Estado nutricional, consumo de energía dietética
y el riesgo de exacerbaciones en pacientes con enfermedad pulmonar obstructiva crónica (EPOC).
Respirar Medicina. 2006, 100, 561–567.
173. Grönberg, AM; Slinde, F.; Engström, CP; Hulthén, L.; Larsson, S. Problemas dietéticos en pacientes.
con enfermedad obstructiva crónica grave. J. Hum. Nutrición Dieta. 2005, 18, 445-452.
174. Wilson, DO; Donahoe, M .; Rogers, RM; Pennock, BE Tasa metabólica y pérdida de peso en
enfermedad pulmonar obstructiva crónica. J. Parenter. Ingresar. Nutrición 1990, 14, 7-11.
175. Gan, WQ; Hombre, SF; Senthilselvan, A .; Sin, DD Asociación entre obstructiva crónica
enfermedad pulmonar e inflamación sistémica: una revisión sistemática y un metanálisis. Tórax
2004, 59, 574–580.
176. Orlander, J .; Kiessling, KH; Larsson, L. Metabolismo del músculo esquelético, morfología y función
en fumadores y no fumadores sedentarios. Acta Physiol. Escanear. 1979, 107, 39-46.
177. Kok, MO; Hoekstra, T .; Twisk, JWR La relación longitudinal entre fumar y músculo
Fuerza en adultos sanos. EUR. Adicto. Res. 2012, 18, 70–75.
178. Gosker, HR; Langen, RCJ; Bracke, KR; Joos, GF; Brusselle, GG; Steele, C .; Ward, KA;
Wouters, EFM; Schols, AMWJ Manifestaciones extrapulmonares de obstrucción crónica
Enfermedad pulmonar en un modelo de ratón de exposición crónica al humo de cigarrillo. A.m. J. Respir. Celda
mol. Biol. 2009, 40, 710-716.
179. Nakatani, T .; Nakashima, T .; Kita, T .; Ishihara, A. Efectos de la exposición al humo del cigarrillo en
diferentes niveles de dosis en las fibras musculares de los extensores largos de Wistar-Kyoto y espontáneamente
ratas hipertensas. clin. Exp. Farmacol. Fisiol. 2003, 30, 671-677.
180. Recuerda, AH; Gosker, HR; Langen, RC; Schols, AM Los mecanismos de caquexia subyacentes
disfunción muscular en la EPOC. Aplicación J. Fisiol. (1985) 2013, 114, 1253–1262.
181. Caron, MA; Debigare, R .; Dekhuijzen, PN; Maltais, F. Evaluación comparativa de la
cuádriceps y el diafragma en pacientes con EPOC. J. Appl. Physiol. (1985) 2009, 107,
952-961.
182. Vogiatzis, I .; Simoes, DC; Stratakos, G .; Kourepini, E .; Terzis, G .; Manta, P .; Athanasopoulos, D .;
Roussos, C .; Wagner, PD; Zakynthinos, S. Efecto de la rehabilitación pulmonar en el músculo
remodelación en pacientes caquécticos con EPOC. EUR. Respirar J. 2010, 36, 301–310.
183. Kythreotis, P .; Kokkini, A .; Avgeropoulou, S .; Hadjioannou, A .; Anastasakou, E .; Rasidakis, A .;
Bakakos, P. Leptina plasmática y niveles de factor de crecimiento tipo insulina I durante las exacerbaciones agudas de
enfermedad pulmonar obstructiva crónica. BMC Pulm. Medicina. 2009, 9, 11.
184. Barreiro, E .; Rabinovich, R .; Marin-Corral, J .; Barbera, JA; Gea, J .; Roca, J. resistencia crónica
el ejercicio induce el estrés nitrosativo del cuádriceps en pacientes con EPOC grave. Thorax 2009, 64,
13-19.
185. Plant, PJ; Brooks, D .; Faughnan, M .; Bayley, T .; Bain, J .; Singer, L .; Correa, J .; Pearce, D .;
Binnie, M .; Batt, J. Marcadores celulares de la atrofia muscular en la enfermedad pulmonar obstructiva crónica.
Soy. J. Respir. Mol celular. Biol. 2010, 42, 461–471.
186. Langen, RC; Haegens, A .; Vernooy, JH; Wouters, EF; de Winther, MP; Carlsen, H .; Steele, C .;
Shoelson, SE; La activación de Schols, AM NF-kappaB es necesaria para la transición de la neumonía
inflamación a la atrofia muscular. Soy. J. Respir. Mol celular. Biol. 2012, 47, 288–297.
187. Sharma, R .; Anker, SD Citocinas, apoptosis y caquexia: el potencial de antagonismo de TNF.
En t. J. Cardiol. 2002, 85, 161-171.
188. Ferreira, IM; Brooks, D .; White, J .; Goldstein, R. Suplementos nutricionales para crónica estable
enfermedad pulmonar obstructiva. Cochrane Database Syst. Rev. 2012, 12, CD000998.
189. Planas, M.; Álvarez, J.; García-Peris, PA; de la Cuerda, C.; de Lucas, P.; Castellà, M.; Canseco, F.;
Reyes, L. Soporte nutricional y calidad de vida en enfermedad pulmonar obstructiva crónica estable
(EPOC) pacientes. clin. Nutrición 2005, 24, 433-441.
190. Sugawara, K .; Takahashi, H .; Kasai, C .; Kiyokawa, N .; Watanabe, T .; Fujii, S .; Kashiwagura, T .;
Honma, M .; Satake, M .; Shioya, T. Efectos de la suplementación nutricional combinados con
ejercicio de baja intensidad en pacientes desnutridos con EPOC. Respirar Medicina. 2010, 104, 1883–1889.
191. Al-Ghimlas, F .; Todd, DC Suplementación de creatina para pacientes con EPOC que reciben
rehabilitación pulmonar: una revisión sistemática y metanálisis. Respirology 2010, 15, 785–795.
192. Morimitsu, Y .; Nakagawa, Y .; Hayashi, K .; Fujii, H .; Kumagai, T .; Nakamura, Y .; Osawa, T .;
Horio, F .; Itoh, K .; Iida, K .; et al. Un análogo sulforafano que activa potentemente el Nrf2-
Vía de desintoxicación dependiente. J. Biol. química 2002, 277, 3456–3463.
193. Meja, KK; Rajendrasozhan, S .; Adenuga, D .; Biswas, SK; Sundar, IK; Spooner, G .;
Marwick, JA; Chakravarty, P .; Fletcher, D .; Whittaker, P .; et al. La curcumina restaura el corticosteroide
función en monocitos expuestos a oxidantes manteniendo HDAC2. A.m. J. Respir. Cell Mol. Biol.
2008, 39, 312–323.
194. Engelen, MP; Rutten, EP; de Castro, CL; Wouters, EF; Schols, AM; Deutz, NE
La suplementación de proteína de soja con aminoácidos de cadena ramificada altera el metabolismo de la proteína en
ancianos sanos y aún más en pacientes con enfermedad pulmonar obstructiva crónica. A.m. J. Clin.
Nutrición 2007, 85, 431-439.
195. Dal Negro, RW; Aquilani, R .; Bertacco, S .; Boschi, FMC; Tognella, S. efectos integrales de
aminoácidos esenciales suplementados en pacientes con EPOC grave y sarcopenia. Monaldi Arch.
Enfermedad del pecho. 2010, 73, 25–33.
196. Varraso, R. Nutrición y asma. actual Allergy Asthma Rep. 2012, 12, 201-210.
© 2015 por los autores; licenciatario MDPI, Basilea, Suiza. Este artículo es un artículo de acceso abierto
distribuido bajo los términos y condiciones de la licencia Creative Commons Attribution
(creativecommons.org/licenses/by/4.0/).
Publicar descargos de responsabilidad
Alcance de la práctica profesional *
La información aquí contenida en "Salud Respiratoria y Nutrición" no pretende reemplazar una relación personal con un profesional de la salud calificado o un médico con licencia y no es un consejo médico. Lo alentamos a que tome decisiones de atención médica basadas en su investigación y asociación con un profesional de la salud calificado.
Información del blog y debates sobre el alcance
Nuestro alcance informativo se limita a la quiropráctica, musculoesquelética, medicina física, bienestar, contribuyendo etiológico alteraciones viscerosomáticas dentro de las presentaciones clínicas, la dinámica clínica del reflejo somatovisceral asociado, los complejos de subluxación, los problemas de salud delicados y/o los artículos, temas y debates de medicina funcional.
Brindamos y presentamos colaboración clínica con especialistas de diversas disciplinas. Cada especialista se rige por su ámbito de práctica profesional y su jurisdicción de licencia. Utilizamos protocolos funcionales de salud y bienestar para tratar y apoyar la atención de lesiones o trastornos del sistema musculoesquelético.
Nuestros videos, publicaciones, temas, asuntos e ideas cubren cuestiones clínicas, problemas y temas que se relacionan y respaldan directa o indirectamente nuestro ámbito de práctica clínica.*
Nuestra oficina ha intentado razonablemente proporcionar citas de apoyo y ha identificado el estudio o los estudios de investigación relevantes que respaldan nuestras publicaciones. Proporcionamos copias de los estudios de investigación de respaldo disponibles para las juntas reguladoras y el público a pedido.
Entendemos que cubrimos asuntos que requieren una explicación adicional de cómo puede ayudar en un plan de atención o protocolo de tratamiento en particular; por lo tanto, para discutir más a fondo el tema anterior, no dude en preguntar Dr. Alex Jiménez, DC, o póngase en contacto con nosotros en 915-850-0900.
Estamos aquí para ayudarlo a usted y a su familia.
Bendiciones
El Dr. Alex Jimenez corriente continua MSACP, enfermero*, CCCT, IFMCP*, CIFM*, ATN*
email: coach@elpasomedicinafuncional.com
Licenciado como Doctor en Quiropráctica (DC) en Texas & New Mexico*
Número de licencia de Texas DC TX5807, Nuevo México DC Número de licencia NM-DC2182
Licenciada como Enfermera Registrada (RN*) en Florida
Licencia de Florida N.° de licencia de RN RN9617241 (Control No. 3558029)
Estado compacto: Licencia multiestatal: Autorizado para ejercer en 40 Estados*
Matriculado actualmente: ICHS: MSN* FNP (Programa de enfermera practicante familiar)
Dr. Alex Jiménez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
Mi tarjeta de presentación digital





 De nuevo te doy la bienvenida.
De nuevo te doy la bienvenida.
Los comentarios están cerrados.